Введение
Гипертрофическая кардиомиопатия кошек (ГКМП) — первичное поражение миокарда в виде концентрической гипертрофии левого желудочка (ЛЖ), т. е. утолщения стенок ЛЖ (1). Заболевание проявляется диастолической дисфункцией (нарушением расслабления миокарда), систолическая функция (сократимость миокарда) обычно при этом сохраняется. Снижение растяжимости миокарда нарушает способность сердца расслабляться и наполняться во время диастолы, что приводит к повышению диастолического давления и прогрессирующему увеличению объема левого предсердия (ЛП) (2).
ГКМП — диагноз исключения; вначале следует исключить другие сердечные или системные заболевания, которые могут быть причиной или способствовать фенотипическим проявлениям ГКМП: системную гипертонию, гипертиреоз, акромегалию, аортальный стеноз. Заболевание прогрессирует очень неравномерно и часто имеет длительную бессимптомную доклиническую фазу, нередко остающуюся незамеченной. Впоследствии у кошек могут появиться признаки застойной сердечной недостаточности (ЗСН), артериальной тромбоэмболии (ТЭ) или аритмии (2, 3).
Распространенность и группы риска
ГКМП — наиболее распространенный у кошек вариант кардиомиопатии, по оценкам, встречающийся у 14,5–34% клинически здоровых кошек (1, 4). Большинство случаев приходится на домашних короткошерстных и длинношерстных кошек (4), но предрасположенность к ГКМП описана также у чистопородных кошек, таких как персидская, британская короткошерстная, мейн-кун, рэгдолл, канадский сфинкс, гималайская, бенгальская. ГКМП подвержены кошки всех возрастов, но именно у чистопородных кошек тяжелое заболевание может развиться в молодом возрасте (4). ГКМП чаще встречается у самцов (в 75% случаев), однако сцепленной с полом наследственности не выявлено.
Этиология
Семейная ГКМП у мейн-кунов, рэгдоллов и сфинксов (5–7) обусловлена мутациями в саркомерных белках, но у остальных кошек ее причина остается неизвестной, хотя предполагается, что у других чистопородных кошек заболевание также имеет наследственную природу.
Саркомер является сократительным компонентом кардиомиоцитов. Мутации саркомерных белков приводят к изменению структуры и функции саркомера, что в итоге нарушает работу кардиомиоцитов. Конкретный процесс, посредством которого дисрегуляция саркомеров приводит к фенотипу ГКМП, сложен и не до конца понятен. Гистопатологически ГКМП у кошек проявляется изменениями чувствительности к кальцию, механической функции и уровня клеточного стресса в миоцитах, что приводит к гипертрофии и дезорганизации миоцитов и активации синтеза коллагена (4, 8).
В миозин-связывающем белке С в саркомере у мейн-кунов и рэгдоллов были выявлены две различные мутации (A31P и R820W соответственно) (5, 6). У особей, гетерозиготных по мутации, заболевание часто протекает субклинически, с изменениями только на клеточном, а не проявляющемся внешне уровне, у гомозиготных кошек течение более тяжелое; предполагается, что наследование происходит по неполному доминантному механизму. У мейн-кунов, не имеющих мутации, тем не менее также может развиться фенотип ГКМП, вероятно потому, что этиология заболевания многофакторная. Совсем недавно было обнаружено, что у кошек породы канадский сфинкс развитие ГКМП вызвано мутацией в гене ALMS1 (7).
Патофизиология
Как отмечалось выше, ГКМП проявляется гипертрофией ЛЖ и диастолической дисфункцией сердца, при которой патологические изменения снижают способность желудочка расслабляться и наполняться во время диастолы. Кроме того, прогрессирование гипертрофии стенки сердца приводит к уменьшению кровоснабжения кардиомиоцитов, которые по мере отмирания замещаются фиброзной тканью, что еще больше снижает растяжимость (т. е. увеличивает жесткость) миокарда. Следовательно, диастолическое давление в ЛЖ для любого данного объема крови увеличивается, что, в свою очередь, повышает давление в ЛП, которое в результате этого расширяется.
Повышенное давление передается из ЛП ретроградно в легочные вены и, когда легочное венозное давление превышает 25 мм рт. ст., развивается отек легких — характерный признак ЗСН при поражении левых отделов сердца (4). У кошек вены, дренирующие легочную плевру, открываются в легочные вены, поэтому при левосторонней ЗСН может образоваться плевральный выпот (в отличие от собак, у которых плевральный выпот всегда обусловлен правосторонней ЗСН и никогда — поражением левых отделов сердца) (4).
Еще один фактор, предрасполагающий кошек с тяжелой формой ГКМП к тромбоэмболической болезни, — прогрессирующее увеличение ЛП, но это состояние выходит за рамки данной статьи. Основой для развития аритмий служат выраженная гипертрофия, снижение снабжения кислородом и замещающий фиброз в миокарде.

Гипертрофия ЛЖ при ГКМП у кошек может затрагивать как межжелудочковую перегородку, так и свободную стенку, либо изменения могут быть асимметричными, только с очаговым поражением, обычно в области основания межжелудочковой перегородки. Гипертрофия может также затрагивать правый желудочек, но ее характер и распределение у разных пациентов могут сильно различаться (Рисунки 1 и 2) (4).
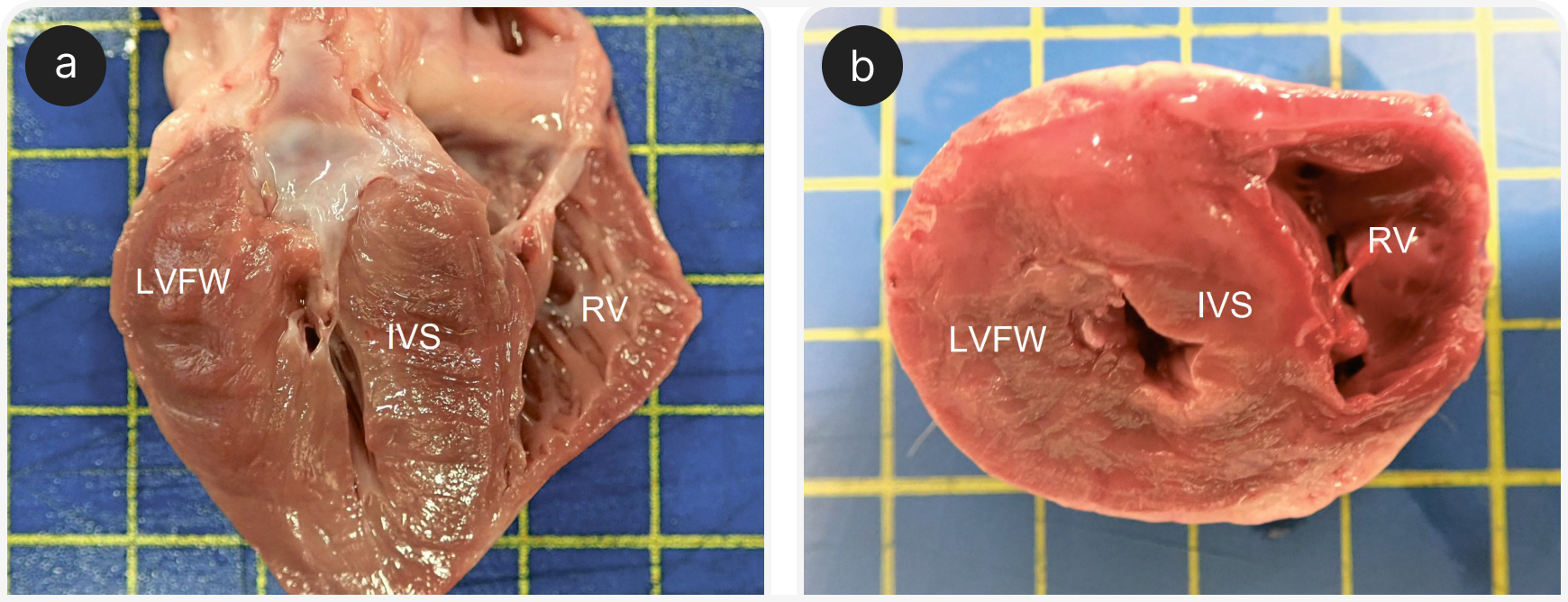
.png)
Обструкция выходного тракта левого желудочка
У части кошек с ГКМП возможна значимая обструкция ВТЛЖ (Рисунок 3). Такие случаи классически назывались гипертрофической обструктивной кардиомиопатией (ГОКМП), но в медицине человека от этого термина отказались, поскольку обструкция ВТЛЖ может быть периодической; это соображение верно и для кошек, поэтому термин ГОКМП, по всей вероятности, является устаревшим (3, 9, 11). Обструкция ВТЛЖ может быть результатом SAM (систолическое смещение передней створки митрального клапана кпереди), очаговой гипертрофии базальной перегородки или, реже, обструкции средней части полости ЛЖ из‑за гипертрофии папиллярных мышц (4, 9, 12).
Обструкция ВТЛЖ вызывает шум из‑за повышения турбулентности потока крови. При SAM обструкция обычно динамическая, то есть увеличивается при повышении сократительной способности мышцы сердца, например во время физического или эмоционального стресса. Это часто становится причиной вариабельности в наличии или интенсивности шумов у кошек с ГКМП.
.png)
SAM возникает, когда септальная (передняя) створка (часто удлиненная) в результате гипертрофии и смещения папиллярной мышцы оттягивается к выходному тракту, что приводит к провисанию хордальных сухожилий (10). По мере сужения выходного тракта в результате такого аномального движения створки (или гипертрофии базальной перегородки) скорость крови увеличивается, а давление снижается, увлекая верхушку створки дальше в выходной тракт и усугубляя обструкцию (эффект Вентури) (4, 9).
Считается, что SAM увеличивает потребность миокарда в кислороде и снижает коронарную перфузию, повышая риск развития ишемии миокарда; вероятно, это сопровождается прогрессирующей гипертрофией и дисфункцией микрососудистого русла. У кошек некоторые случаи тяжелой обструкции ВТЛЖ сопровождаются снижением физической выносливости и болями стенокардического характера, аналогичными описанным у человека.
Преходящее утолщение миокарда
Важным дифференциальным диагнозом при фенотипе ГКМП является преходящее утолщение миокарда (Transient Myocardial Thickening — TMT). Это редкое и малоизученное заболевание, которое характеризуется увеличением толщины стенок ЛЖ и дилатацией ЛП, менее выраженными, чем при первичной ГКМП, и полным разрешением клинических признаков и эхокардиографических изменений в течение нескольких месяцев.
Таким образом, прогноз ТМТ весьма благоприятный. Кошки с вторичной ЗСН, как правило, моложе кошек с первичной ГКМП, и в анамнезе у них часто имеются провоцирующие факторы (например, общая анестезия). Предполагается, что увеличение толщины стенок связано с отеком миокарда, аналогично острому миокардиту и стресс-индуцированной кардиомиопатии у человека (13).
Оценка стадии и прогноз ГКМП
В последних рекомендациях ACVIM по диагностике и лечению ГКМП (14) изложена система оценки стадий, аналогичная используемой при миксоматозном поражении митрального клапана у собак (Блок 1). Эта система может помочь определить, показано ли лечение, а также дать владельцам некоторое представление о том, что ждет животное в будущем, поскольку прогрессирование ГКМП, а значит и прогноз, очень изменчивы. У некоторых кошек болезнь прогрессирует, приводя к развитию ЗСН, ТЭ и сердечной смерти, в то время как у других может оставаться на доклинической стадии, и животные умирают от не связанных с заболеванием сердца причин (14, 15).
.png)
Причина такой гетерогенности неизвестна, и предсказать, какие кошки могут погибнуть от болезни, трудно, хотя в нескольких ретроспективных исследованиях был выявлен ряд прогностических факторов. Выживаемость кошек, которым диагноз был установлен в более молодом возрасте, обычно выше (2). Выживаемость кошек при ЗСН, вызванной стрессом или внутривенными инфузиями (IVFT), обычно выше, чем при ГКМП на стадии С, вызванной другими причинами. Наличие ритма галопа, аритмии, выраженного расширения ЛП, снижения систолической функции ЛП, спонтанного эхоконтрастирования, выраженной гипертрофии стенок сердца (>9 мм), систолической дисфункции и очагового истончения стенки ЛЖ ассоциируется с повышенным риском развития ЗСН и/или ТЭ (2, 15).
Зачем нужно диагностировать заболевание в доклинической фазе?
Из-за снижения диастолической функции и последующего повышения давления при любом данном объеме крови в ЛЖ сердце кошки при ГКМП оказывается более чувствительным к увеличению объема циркулирующей крови (т. е. к увеличению преднагрузки). Поэтому некоторые методы лечения, такие как длительное применение кортикостероидов и IVFT, могут способствовать развитию левосторонней ЗСН у кошек с поздними стадиями ГКМП.
Это подчеркивает важность выявления заболевания в доклинической фазе, что позволит более точно подбирать дозировки лекарственных препаратов и тщательно контролировать или корректировать применение таких методов лечения (например, снижать частоту проведения IVFT, более внимательно отслеживать частоту дыхания и проводить в динамике визуализирующие исследования для оценки размера левого предсердия), чтобы снизить риск декомпенсации. Кроме того, на поздних стадиях ГКМП возрастает риск развития тромбоэмболии, и ранняя диагностика позволяет начать профилактическую антитромбоцитарную терапию.
Выявление заболевания на стадии стадии В может способствовать обнаружению ранних признаков прогрессирования до стадии С, поскольку владельцы будут лучше осведомлены и более внимательны к возможному появлению симптомов ЗСН, что позволит начать лечение до развития фульминантного отека легких и тяжелой дыхательной недостаточности.
Как диагностировать бессимптомную стадию заболевания
Сложность лечения ГКМП заключается в различной продолжительности доклинической фазы, а также в отсутствии каких-либо клинических признаков или изменений при физикальном обследовании, что наблюдается достаточно часто. К изменениям при физикальном осмотре, которые могут вызвать подозрение на ГКМП стадии В, относят наличие шума (Блок 2), ритма галопа (Блок 3) или аритмии (4). Хотя бессимптомная ГКМП у кошек часто сопровождается шумами, в 31–62% случаев их не наблюдается. Более того, в 25–33% случаев систолического шума (обычно мягкого, низкочастотного) в парастернальной области слева нет эхокардиографических признаков кардиомиопатии (1, 4). Более громкие шумы (степени >3/6) чаще всего связаны со значимыми поражениями сердца (4), но при любом шуме требуется дальнейшее обследование.
Эхокардиографию считают золотым стандартом диагностики ГКМП (14), а если выявлена гипертрофия, следует провести обследование для выявления причин вторичной гипертрофии (см. статью на стр. 26).

Во всех случаях подозрения на кардиомиопатию — при таких симптомах, как обморок, непереносимость физической нагрузки, непереносимость IVFT, или таких результатах непосредственного обследования, как ритм галопа, аритмия, шум, тахипноэ, одышка, снижение интенсивности везикулярного дыхания, а также в случаях семейного анамнеза ГКМП (или внезапной смерти) у чистопородных кошек, предназначенных для разведения, — следует рекомендовать проведение эхокардиографии. В консенсусе ACVIM также рекомендовано проведение эхокардиографии кошкам старше 9 лет при вмешательствах, которые могут ускорить развитие ЗСН (например, общая анестезия, IVFT и длительная кортикостероидная терапия) (14). Если симптомов у кошки нет, при эхокардиографии оценивают четыре основных критерия: толщину стенки ЛЖ, размер ЛЖ, наличие обструкции ВТЛЖ, диастолическую функцию. Первые два параметра при среднетяжелом и тяжелом течении заболевания может относительно легко оценить врач общей практики, владеющий базовыми навыками эхокардиографии.
.png)
1. Толщина стенки левого желудочка
Необходимо с помощью двухмерной эхокардиографии в правой парастернальной проекции в конце диастолы (момент до закрытия створок митрального клапана) оценить состояние межжелудочковой перегородки и свободной стенки ЛЖ (Рисунок 4a).
.png)
Необходимо следить за тем, чтобы не включить в измерения стенок папиллярные мышцы или области с выраженным утолщением эндокарда. Конечную диастолическую толщину стенки ЛЖ менее 5 мм считают нормальной, а ≥6 мм — гипертрофированной (14). Значения 5–6 мм остаются серой зоной, и их следует анализировать с учетом размеров тела, породы, других эхокардиографических переменных (16).
.png)
2. Размер левого предсердия
Размер ЛП является независимым фактором риска ЗСН, ТЭ и сердечной смерти, и его можно оценить в правой парастернальной проекции по длинной и по короткой оси. В проекциях по короткой оси на уровне основания сердца измерения проводят в ранней диастоле (кадр после закрытия створок аортального клапана), при этом диаметр предсердия индексируют по аорте (LA/Ao; Рисунок 4b). Аорту измеряют от средней точки выпуклой кривизны стенки правого коронарного синуса аорты до точки слияния стенки аорты с некоронарным и левым коронарным синусами аорты. Размер ЛП определяют от этой последней точки до свободной стенки ЛП, избегая входа в легочную вену (17).
В парастернальной четырехкамерной проекции cправа по длинной оси следует оптимизировать изображение ЛП и измерить диаметр левого предсердия (LAD) в конце систолы (момент, предшествующий открытию створок митрального клапана), проведя линию параллельно митральному кольцу от межпредсердной перегородки до свободной стенки ЛП (Рисунок 4c) (18). LA/Ao >1,6 и LAD >16,0 мм соответствуют расширению ЛП; LA/Ao >1,8–2,0 или LAD >18–19 мм считают признаком умеренного или тяжелого расширения ЛП. Также для оценки систолической функции можно определить фракционное укорочение ЛП. Для оценки риска развития ЗСН и ТЭ также важны субъективная оценка размера ушка левого предсердия, наличие спонтанного эхоконтрастирования или тромба, а также оценка скорости движения ушка левого предсердия.
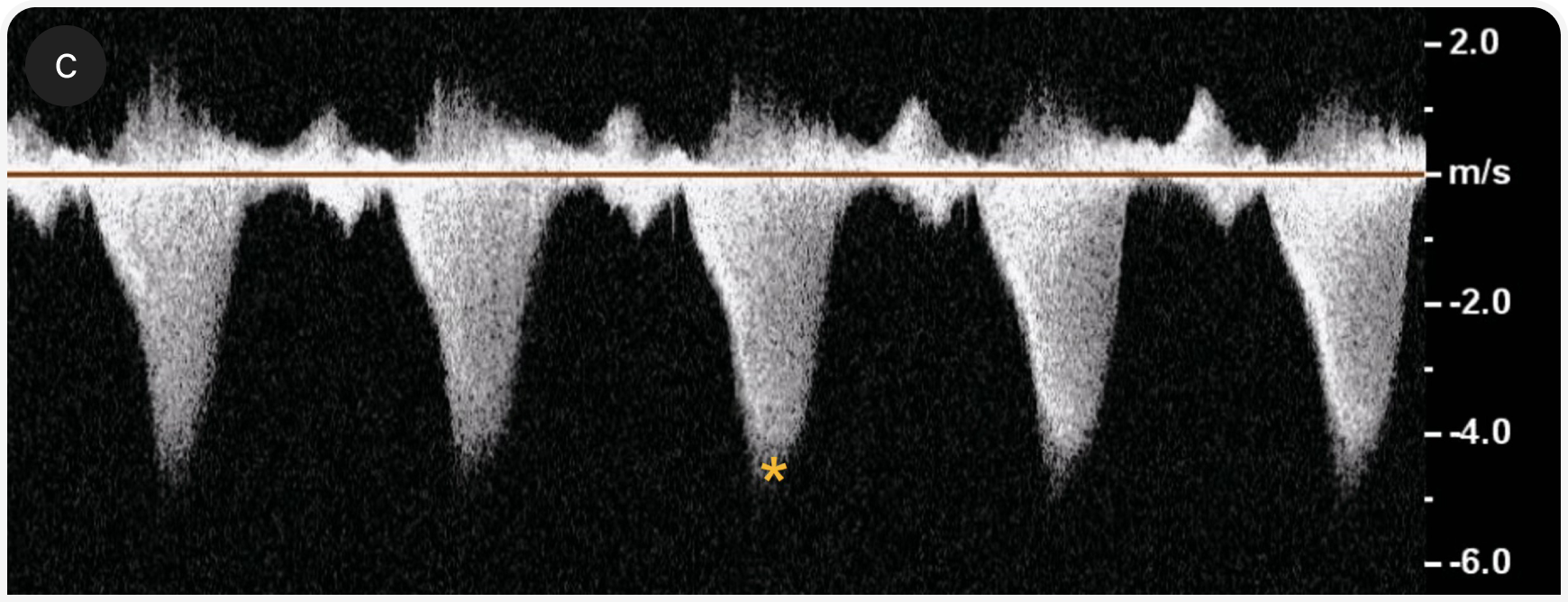
3. Наличие обструкции ВТЛЖ
Обструкцию ВТЛЖ можно оценить с помощью двухмерной эхокардиографии, в М-режиме, при допплерографии с цветовым картированием потока и спектральной допплерографии (Рисунок 3c). SAM можно визуализировать как в двумерном, так и в М-режиме. При допплерографии с цветовым картированием потока определяют турбулентность в ВТЛЖ и, возможно, митральную регургитацию. При спектральной допплерографии возможно оценить скорость кровотока через ВТЛЖ , если поток хорошо визуализируется; при динамической обструкции в допплерографическом профиле часто выявляют двухфазное ускорение (в форме классической турецкой сабли — ятагана).
4. Диастолическая функция
Диастолическую функцию можно оценить с помощью спектральной или тканевой допплерографии, но дальнейшее обсуждение этих методов выходит за рамки нашей статьи. У кошек на поздних стадиях ГКМП также может быть нарушена систолическая функция сердца.
Рентгенография
Рентгенографию органов грудной клетки считают золотым стандартом диагностики отека легких, но при отсутствии симптомов она менее полезна (14). Может наблюдаться выраженная кардиомегалия с выбуханием ЛП, однако чувствительность рентгенографии для выявления легкого или умеренного ремоделирования при ГКМП ниже, поскольку во многих случаях контуры сердца остаются нормальными.
Биомаркеры подробно рассмотрены в следующей статье; вкратце, они могут быть полезны как дополнение к другим методам диагностики и для мониторинга прогрессирования заболевания, но в качестве скринингового метода их следует использовать с осторожностью. У кошек с бессимптомным течением роль количественного определения NT-proBNP (маркер стресса и растяжения миокарда) для скрининга в общей популяции ограничена, поскольку при высокой специфичности его чувствительность низкая, что означает высокий риск получить ложноотрицательный результат.
Вероятно, этот маркер лучше использовать выборочно в случаях подозрения на кардиомиопатию (т. е. при обнаружении шума) (19) и в сочетании с эхокардиографией для лучшего понимания степени тяжести кардиомиопатии. Исследование NT-proBNP в условиях стационара более полезно при наличии клинических проявлений для дифференциации сердечных и внесердечных причин одышки (20).
Сердечный тропонин I (Tn I), маркер повреждения кардиомиоцитов, также оказывается полезен в сочетании с эхокардиографией и имеет прогностическое значение; его повышение связано с менее благоприятными исходами (21). Он может значительно повышаться при ишемии миокарда, описанной на поздних стадиях ГКМП у кошек.
При значительном повышении следует исключать миокардит, вызывающий вторичные фенотипические проявления ГКМП и требующий дообследования. Показано, что уровень обоих биомаркеров у кошек с ГКМП при SAM выше, чем без SAM, даже у кошек с нормальным/сомнительным размером ЛП (22).
Генетическое тестирование
Генетическое тестирование доступно для кошек пород мейн-кун, рэгдолл и канадский сфинкс (Рисунок 5) и рекомендуется для всех племенных кошек этих пород, чтобы уменьшить наследственную распространенность ГКМП. Животных, гомозиготных по данной мутации, следует исключать из разведения, но допустимо скрещивание гетерозиготных кошек с кошками, отрицательными по данной мутации (14). Однако важно, чтобы заводчики знали, что ГКМП может развиваться и у кошек без выявленных генетических мутаций.

Лечение
Оценка стадии ГКМП у кошек может помочь стандартизировать лечение. Для кошек на стадиях А и В1 (без расширения / минимальное расширение левого предсердия) лечение не показано, за исключением случаев тяжелой обструкции ВТЛЖ, при которой можно рассмотреть возможность применения бета-блокаторов (см. ниже). На стадии B2 у кошек повышается риск развития ТЭ, и в качестве профилактической терапии рекомендуется использовать клопидогрел. Лечение кошек на стадиях C и D будет обсуждаться в статье «Хронический отит у собак: профилактика лучше лечения».
Как и при ГКМП у человека, в патогенезе ГКМП у кошек показано участие инсулина, инсулиноподобного фактора роста-1 и воспаления. Поэтому изменение диеты, направленное на эти факторы, может оказать благоприятное воздействие; в одном из недавних исследований было показано, что у кошек с доклинической ГКМП, которые получали рацион с ограничением крахмала и добавлением Омега-3 жирных кислот, уменьшилось ремоделирование ЛЖ. Появление коммерческой диеты, применяемой при заболеваниях сердца у кошек, позволяет ветеринарному врачу выбрать ее в качестве терапевтического вмешательства у кошек на стадии B (23).
У человека ГКМП и тяжелая обструкция ВТЛЖ часто сопровождаются непереносимостью физической нагрузки и стенокардией; клинические проявления купируются бета-блокаторами. Их использование у кошек на доклинических стадиях с признаками обструкции ВТЛЖ остается спорным, и авторы советуют для принятия решения направлять пациентов к кардиологу. Теоретически бета-блокаторы могут оказать благоприятное воздействие при выраженной обструкции ВТЛЖ; их отрицательные инотропный и хронотропный эффекты могут уменьшить тяжесть обструкции, а также улучшить снабжение миокарда кислородом, снижая риск развития аритмий и ишемии. Тем не менее преимущества этих препаратов ни для долгосрочной выживаемости, ни для улучшения качества жизни не доказаны (24, 25). Кроме того, бета-блокаторы противопоказаны при ЗСН и, скорее всего, окажутся вредны при высоком риске декомпенсации.
Лечение
Учитывая высокую распространенность ГКМП у кошек, тенденцию к длительному доклиническому течению и риск развития серьезных клинических признаков, врачу общей практики следует уделять особое внимание обнаружению признаков заболевания на стадии B. При обследовании обязательно тщательно проводят аускультацию сердца для выявления шумов, ритма галопа и аритмий, поскольку любой из этих симптомов требует дальнейшего обследования.
При выявлении заболевания на стадии B появляется возможность начать профилактическую терапию, а также снизить риски при проведении лечения, которое может ускорить декомпенсацию. Осведомленность владельцев о первых признаках заболевания может способствовать раннему выявлению застойной сердечной недостаточности до развития тяжелой дыхательной недостаточности.
-
1.Payne JR, Brodbelt DC, Luis Fuentes V. Cardiomyopathy prevalence in 780 apparently healthy cats in rehoming centres (the CatScan
-
2.Fox PR, Keene BW, Lamb K, et al. International collaborative study to assess cardiovascular risk and evaluate long-term health in cats with preclinical hypertrophic cardiomyopathy and apparently healthy cats: the REVEAL study. J. Vet. Intern. Med. 2018;32:930-943.
-
3.Kittleson MD, Cote E. The feline cardiomyopathies: 2. Hypertrophic Cardiomyopathy. J. Feline Med. Surg. 2021;23:1028-1051.
-
4.Cote E, MacDonald KA, Meurs KM, et al. Hypertrophic Cardiomyopathy. In: Feline Cardiology. 1st ed. John Wiley & Sons, Inc. 2011 Chapter 11;101-175.
-
5.Meurs KM, Sanchez X, David RM, et al. A cardiac myosin binding protein C mutation in the Maine Coon cat with familial hypertrophic cardiomyopathy. Hum. Mol. Genet. 2005;14:3587-3593.
-
6.Meurs KM, Norgard MM, Ederer MM, et al. A substitution mutation in the myosin binding protein C gene in Ragdoll hypertrophic cardiomyopathy. Genomics 2007;90:261-264.
-
7.Meurs KM, Williams BG, de Prospero D, et al. A deleterious mutation in the ALMS1 gene in a naturally occurring model of hypertrophic cardiomyopathy in the Sphynx cat. Orphanet J. Rare Dis. 2021;16:108.
-
8.Kittleson MD, Meurs KM, Harris SP. The genetic basis of hypertrophic cardiomyopathy in cats and humans. J. Vet. Cardiol. 2015;17 Suppl 1:S53-S73.
-
9.Schober K, Todd A. Echocardiographic assessment of left ventricular geometry and the mitral valve apparatus in cats with hypertrophic cardiomyopathy. J. Vet. Cardiol. 2010;12:1e16.
-
10.Seo J, Novo Matos J, Payne JR, et al. Anterior mitral valve leaflet length in cats with hypertrophic cardiomyopathy. J. Vet. Cardiol. 2021;37:62-70.
-
11.Maron BJ, Maron MS. A discussion of contemporary nomenclature, diagnosis, imaging, and management of patients with hypertrophic cardiomyopathy. Am. J. Cardiol. 2016;118:1897-1907.
-
12.MacLea HB, Boon JA, Bright JM. Doppler echocardiographic evaluation of mid ventricular obstruction in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2013;27:1416-1420.
-
13.Novo Matos J, Pereira N, Glaus T, et al. Transient myocardial thickening in cats associated with heart failure. J. Vet. Intern. Med. 2018;32(1):48-56.
-
14.Luis Fuentes V, Abbott J, Chetboul V, et al. ACVIM consensus statement guidelines for the classification, diagnosis, and management of cardiomyopathies in cats. J. Vet. Intern. Med. 2020;34:1062-1077.
-
15.Payne JR, Borgeat K, Connolly DJ, et al. Prognostic indicators in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2013;27:1427 1436.
-
16.Haggstrom J, Andersson AO, Falk T, et al. Effect of body weight on echocardiographic measurements in 19,866 pure-bred cats with or without heart disease. J. Vet. Intern. Med. 2016;30:1601-1611.
-
17.Hansson K, Haggstrom J, Kvart C, et al. Left atrial to aortic root indices using two-dimensional and M-mode echocardiography in Cavalier King Charles Spaniels with and without left atrial enlargement. Vet. Radiol. Ultrasound 2002;43(6):569-575.
-
18.Linney CJ, Dukes-McEwan J, Stephenson HM, et al. Left atrial size, atrial function and left ventricular diastolic function in cats with hypertrophic cardiomyopathy. J. Small. Anim. Pract. 2014;55(4):198 206.
-
19.Fox PR, Rush JE, Reynolds CA, et al. Multicenter evaluation of plasma N-terminal probrain natriuretic peptide (NT-pro BNP) as a biochemical screening test for asymptomatic (occult) cardiomyopathy in cats. J. Vet. Intern. Med. 2011;25:1010-1016.
-
20.Ward JL, Lisciandro GR, Ware WA, et al. Evaluation of point-of-care thoracic ultrasound and NT-proBNP for the diagnosis of congestive heart failure in cats with respiratory distress. J. Vet. Intern. Med. 2018;32:1530-1540.
-
21.Borgeat K, Sherwood K, Payne J, et al. Plasma cardiac troponin I concentration and cardiac death in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2014;28:1731-1737.
-
22.Seo J, Payne JR, Novo Matos J, et al. Biomarker changes with systolic anterior motion of the mitral valve in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2020;34(5):1718-1727.
-
23.van Hoek I, Hodgkiss-Geere H, Bode EF, et al. Association of diet with left ventricular wall thickness, troponin I and IGF-1 in cats with subclinical hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2020;34(6):2197-2210.
-
24.Schober KE, Zientek J, Li X, et al. Effect of treatment with atenolol on 5-year survival in cats with preclinical (asymptomatic) hypertrophic cardiomyopathy. J. Vet. Cardiol. 2013;15:93-104.
-
25.Coleman AE, DeFrancesco TC, Griffiths EH, et al. Atenolol in cats with subclinical hypertrophic cardiomyopathy: a double-blind, placebo-controlled, randomized clinical trial of effect on quality of life, activity, and cardiac biomarkers. J. Vet. Cardiol. 2020;30:77-91.
«Доклиническая стадия гипертрофической кардиомиопатии у кошек»!
 Заработанные
Заработанные баллы


были начислены ранее




 1453
1453  10 мин
10 мин










