Аннотация
У котов с обструкцией мочевыделительной системы промежностная уретростомия остаётся методом выбора при рецидивирующих обструкция. Данная операция требует соблюдение хирургических техник, нарушение которых может привести к ряду серьезных осложнений.
В статье представлен клинический случай кастрированного кота 2 лет, у которого после проведения промежностной уретростомии с нарушением хирургических техник, выполненной в сторонней клинике, развился ряд серьезных осложнений, включающих постренальную острую почечную недостаточность и выраженный воспалительный ответ, некроз вентральной стенки уретры, воспаление области стомы, который потребовал длительной катетеризации мочевого пузыря на период заживления.
В нашей клинике проведено лечение в отделении интенсивной терапии и потребовалось несколько реконструктивно‑восстановительных вмешательств, включавший повторную ревизию уретростомы и позднюю пластику дефекта мягких тканей промежности скользящим кожным лоскутом с формированием новой уретростомы. Описаны этапы хирургической тактики, особенности ведения раны при прогрессирующем некрозе вентральной стенки уретры и роль длительного междисциплинарного мониторинга в благоприятном исходе.
Введение
Обструкция мочевыделительной системы у котов часто обусловлена идиопатическим циститом, мочекаменной болезнью и может приводить к постренальной острой почечной недостаточности и жизнеугрожающему системному воспалительному ответу.
При рецидивирующих эпизодах обструкции мочевыделительной системы и неудачной катетеризации выполняют промежностную уретростомию, целью которой является создание широкого постоянного отверстия уретры в области промежности. Среди осложнений данного хирургического вмешательства описывают кровотечения, стриктуры, инфекцию мочевыводящих путей, недержание мочи, а также риск несостоятельности швов, требующие повторных реконструктивных вмешательств.
Этот клинический случай демонстрирует тяжёлое течение послеоперационного периода после уретростомии, осложнённого некрозом вентральной стенки уретры и обширным дефектом мягких тканей промежности, а также этапную хирургическую коррекцию с использованием техник реконструктивно-восстановительной хирургии. Отдельное внимание уделено выбору сроков повторных операций, технике пластики и длительному контролю функции мочевого пузыря и состояния стомы.
Описание клинического случая
Пациент и анамнез
Кот, метис, кастрированный самец, 2 года, масса тела при поступлении 6,145 кг, ранее содержался в частном доме, затем в квартире; по данным владельца, вакцинация проводилась летом 2024 года. В ноябре 2025 года в сторонней клинике у пациента диагностировано острая задержка мочи с рецидивирующими обструкциями, мелкими уролитами и хроническим циститом, осложнённое постренальной острой почечной недостаточностью (максимальный креатинин 528 мкмоль/л). 17.11.2025 выполнена кастрация и промежностная уретростомия, позже – установка эзофагостомы для нутритивной поддержки.
После проведенной операции отмечались повторные эпизоды острой задержки мочи, подозрение на атонию детрузора, воспаление стомы и системный воспалительный ответ. Пациент направлен в нашу клинику. После госпитализации в отделение реанимации и интенсивной терапии в состоянии средней тяжести 22.11.2025 выполнена коррекция положения эзофагостомического зонда в связи с гиперсаливацией (слюнотечением), проведена установка центрального венозного катетера. В связи с отрицательной динамикой заживления области уретростомы, принято решение о необходимости хирургической ревизии для оценки состоятельности уретростомы.
Первое поступление в нашу клинику
22.11.2025 пациент госпитализирован в нашу клинику (отделение интенсивной терапии и хирургии) в состоянии средней тяжести. Отмечались признаки выраженного воспалительного ответа с рисками формирования системного воспалительного ответа (ССВР), метаболический ацидоз, гипокалиемия, коагулопатия и анемия умеренной степени, острая диффузная гепатопатия смешанного генеза. Лабораторно подтверждён лямблиоз.
По данным УЗИ и рентгенографии, выявлены: трихобезоар в желудке, избыточное количество каловых масс в ободочной кишке, диффузные изменения почек, утолщение стенки мочевого пузыря и уретры, соответствующее хроническому циститу. Был установлен уретральный катетер; плотность мочи, как правило, сохранялась в референсных пределах или была повышена, рН варьировал от 6,0 до 8,5, периодически выявлялись протеинурия, гематурия, бактериурия.
Интенсивная терапия
В стационаре проводилась комплексная терапия, включавшая:
1. инфузионную терапию под контролем газов крови, диуреза и электролитов;
2. антимикробную терапию амоксициллином/клавуланатом с коррекцией доз по результатам бак.посевов;
3. мультимодальную анальгезию и седацию на обработках после первичной хирургической обработки уретростомы;
4. гастро– и гепатопротективную терапию, коррекцию гипогликемии, лечение лямблиоза;
5. нутритивную поддержку через эзофагостому с переходом к самостоятельному кормлению.
Несмотря на выраженность воспалительного ответа, в динамике отмечено восстановление функции почек, нормализация трансаминаз и SAA, коррекция анемии.
Хирургическая тактика и ход операций
25.11.2025 принято решении о необходимости хирургической ревизии раны.
Выявлено: тотальный некроз мягких тканей полового члена, некроз ретрактора полового члена, некроз луковично-кавернозных тел, гнойно-геморрагическое отделяемое в половочленной части уретры, несостоятельность швов в лонной области. Швы частично состоятельны в дорсальной части уретростомы.
Нарушение техники операции при проведении промежностной уретростомии. Сохранены ткани полового члена, луковично- кавернозные тела и ретрактор полового члена не пересечены, уретростома сформирована по технике субскротальной уретростомии.
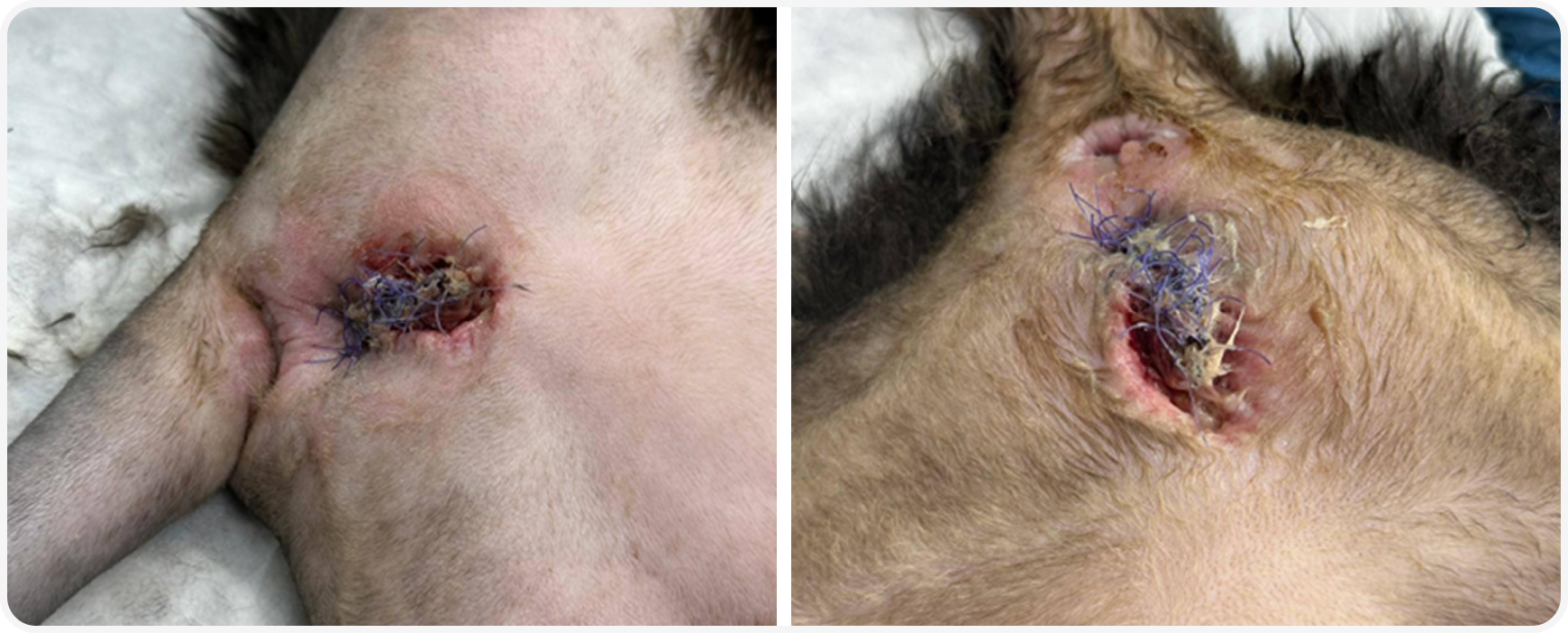
Проведено удаление нежизнеспособных тканей, установлен уретральный катетер Фолея для профилактики попадания мочи в рану. В связи с тем, что некроз затронул обширные участки мягких тканей промежности, ушивание раны и формирование нового уретростомного отверстия на момент ревизии было невозможно.
Принято решение о ежедневных обработках в седации до полной очистки раны, а в дальнейшем проведение реконструктивно-восстановительной операции с применением техники скользящего лоскута после полной очистки раны и формирования свежей грануляционной ткани. По канту раны наложены фиксирующие швы для удержания повязок, прописана схема перевязок. Пациент направлен в отделение реанимации и интенсивной терапии до момента проведения повторного оперативного вмешательства.
.png)
С 25 ноября по 1 декабря рана регулярно обрабатывалась под седацией 2 раза в день.
Схема обработок раны по мере лечения менялась в зависимости от состояния раны. Использовались обильный лаваж раны растворами Хлоргексидин 0.05% и Натрия Хлорид 0.9%. Гели Ируксоветин и Пронтосан для дебридмента раневой поверхности. Сорбирующие повязки Sorbalgon (на более поздних этапах заживления перед реконструктивно-восстановительной операцией). По мере очищения раны отмечалось прогрессирование некроза вентральной стенки уретры при сохранности дорсальной части стомы.
К 2 декабря учитывая:
1. стабильное общее состояние пациента;
2. восстановление диуреза (по катетеру 0,7–1,2 мл/кг/ч);
3. формирование «свежих» грануляций в обширном дефекте промежности;
Хирургической командой был принят план отсроченной пластики дефекта мягких тканей и одновременного формирования новой уретростомы с использованием скользящего кожного лоскута. До момента реконструкции продолжались перевязки с Пронтосаном (раствор и гель), Ируксоветином и сорбирующими покрытиями амбулаторно, с тщательным контролем признаков инфекции.
Операция 05.12.2025
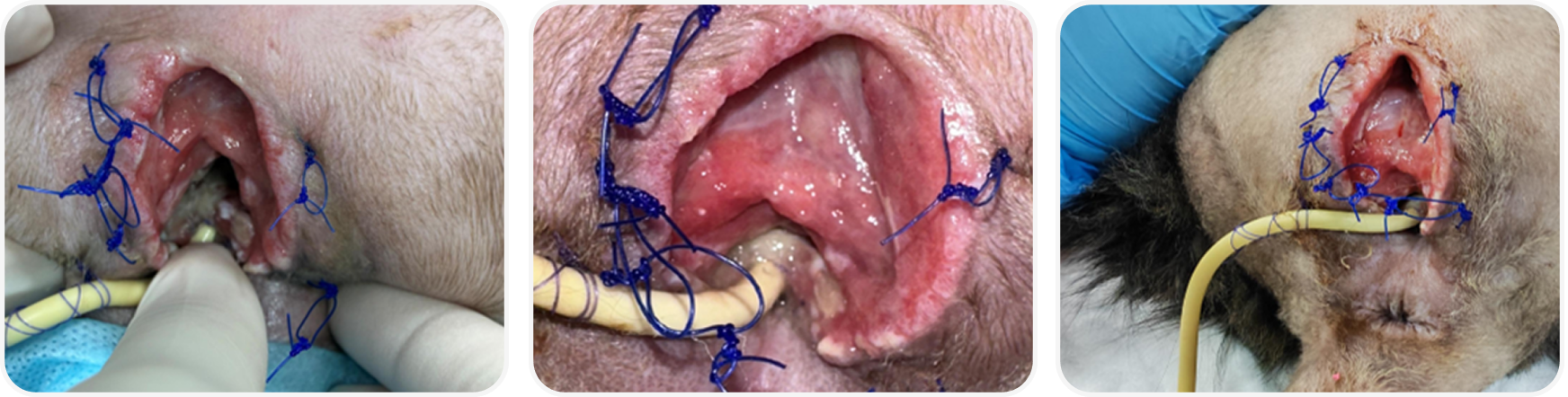
Выполнена реконструктивная операция под ингаляционным наркозом с эпидуральной анестезией.Премедикация включала внутривенное введение амоксициллина/клавуланата 25 мг/кг и препаратов по схеме ОРИТ. Индукция пропофолом, интубация трахеи, поддержание изофлураном 1,0-1,2 об%, инфузия фриостерина 3 мл\кг\час, мониторинг АД, ЧСС, ЧДД, SpO₂ и EtCO₂. Осложнений в анестезии не зарегистрировано.
Ревизия: обширный дефект мягких тканей промежности, покрыт грануляционной тканью. имеется полость, ведущая вглубь таза выше вентральной стенки уретры, покрыта грануляционной тканью — выполнено замещение дефекта скользящим лоскутом с вентральной поверхности промежности каудальнее раны. Уретростома частично состоятельна (по дорсальной поверхности заживление по первичному натяжению), частичная резорбция шовного материала (ПДО 5). Катетер Фолея состоятелен, функционален.
Техника:
1. Выделение кожного лоскута по вентральной части промежности – сформирован скользящий лоскут каудальнее дефекта, с сохранением питающей ножки.
2. Гемостаз осуществлялся биполярной коагуляцией.
3. Подлежащая клетчатка лоскута подшита к грануляционной ткани дефекта промежности узловыми швами ПДО 4, что позволило устранить глубину полости и обеспечить надёжную васкуляризацию лоскута.
4. Вентральную часть уретростомы подшили к кожному лоскуту узловыми швами ПДО 5, формируя новое уретростомное отверстие.
5. Кожу лоскута фиксировали к окружающим кожным краям узловыми швами Даклон 4, восстанавливая контур промежности и обеспечивая максимально широкое, доступное для визуального контроля и обработки отверстие.
6. Установлен катетер Фолея 10 Fr, выполнена антеградная урография с введением контраста цистоцентезом без экстравазации контрастным веществом для оценки состоятельности проксимальной части уретры: признаков утечки контраста в мягкие ткани или брюшную полость не выявлено. Одновременно удалён эзофагостомический зонд, так как пациент к этому моменту ел самостоятельно в необходимом объёме.
Интраоперационно проведен забор пат. материала для бактериологического посева со дна раневой поверхности. Продолжительность операции составила 1 час 40 минут (16:00–17:40), кровопотеря минимальна, гипотермия не развилась
Послеоперационный период
Сразу после операции пациент переведён в ОРИТ, дыхание самостоятельное, витальные показатели в референсах. В первые сутки отмечались:
1. адекватный диурез по катетеру насыщенно‑жёлтого цвета;
2. удовлетворительный аппетит;
3. отсутствие признаков дыхательной или сердечно‑сосудистой декомпенсации.
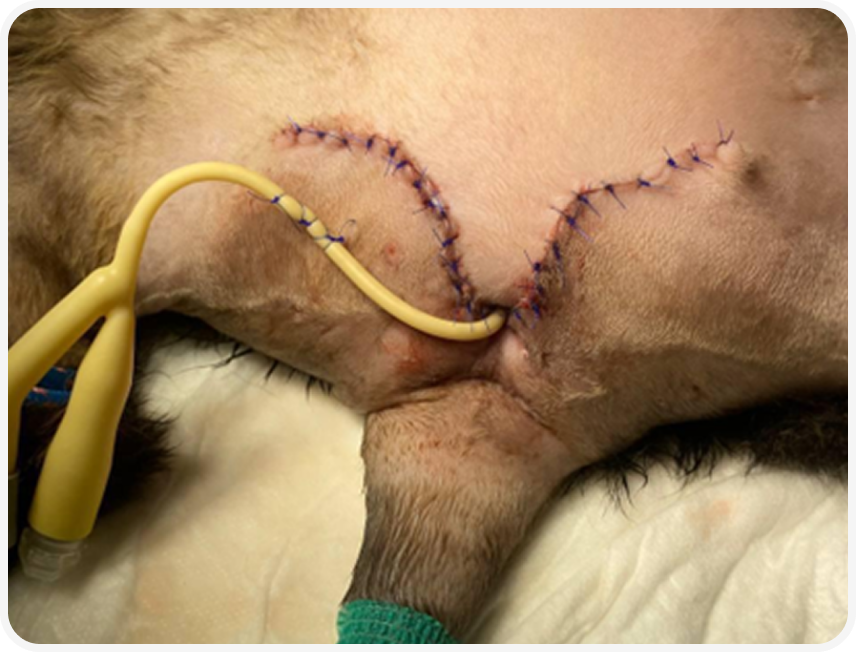
При плановых перевязках на 07.12.2025 кожный лоскут оценён как состоятельный, без отёка, некроза или признаков инфекции, швы чистые, сухие. Выполнено удаление уретрального катетера на фоне сохраняющегося самостоятельного мочеиспускания. УЗИ мочевыделительной системы после удаления катетера подтвердило отсутствие экстравазации мочи, признаки уроцистита и уретрита без свободной жидкости и газа в брюшной полости.
На 12.12.2025 в зоне пластики промежности сохранялась выраженная положительная динамика: кожный лоскут розовый, жизнеспособный, зона установки эзофагостомы и ЦВК зажила по вторичному натяжению, уретростома функциональна, количество шерсти в её области минимально.
На 19.12.2025 выполнено полное удаление: отмечено заживление без осложнений, пациент клинически здоров, направлен к нефрологу для дальнейшего наблюдения.
.png)
Диагностические находки
Периодически выполнялись УЗИ брюшной полости и мочевыделительной системы, общий анализ крови, биохимия, газы крови, общий анализ мочи. В динамике зафиксированы:
1. нормализация креатинина и мочевины, трансаминаз, фосфора, электролитов;
2. коррекция анемии (HGB от 74 до 129 г/л, Hct от 21,5 до 35,9%), снижение маркеров воспаления (SAA < 5 мкг/мл к 13.12.2025);
3. сохранение повышенной эхогенности коркового слоя почек, соответствующей хронической нефропатии.
Бактериологическое исследование соскоба из раны уретры выявило Burkholderia cepacia в количестве менее 10² КОЕ/мл, с природной резистентностью к широкому спектру антибиотиков и сохранением чувствительности к триметоприм‑сульфаметоксазолу, цефтазидиму, цефепиму, карбапенемам и тетрациклинам.
В связи с малым количеством бактерий и отсутствием клинических признаков системной инфекции антибактериальную терапию не усиливали, а дальнейшую коррекцию связывали с результатами посева мочи и SAA. Повторный посев мочи после отмены антибиотиков и цистоцентеза планировался для долгосрочного контроля.
Отдалённый результат
При контрольном осмотре терапевтом 24.12.2025 пациент активен, хорошо ест, масса тела увеличилась на 250 г, мочеиспускание 3–4 раза в сутки, что соответствует индивидуальной норме. Учитывая сохраняющуюся склонность к идиопатическому циститу, рекомендована поведенческая и фармакологическая профилактика (феромоны, при необходимости – антидепрессанты, консультация зоопсихолога).
06.02.2026 при телефонном контроле владелец отмечает, что кот чувствует себя хорошо, клинически значимых жалоб нет; единственное наблюдение – прорастание шерсти в зоне кожного лоскута внутри уретры, не влияющее на процесс мочеиспускания и качество жизни. Планируется диспансерное наблюдение у нефролога пожизненно.
Представленный случай иллюстрирует комплексное лечение тяжёлого осложнения промежностной уретростомии. Ключевыми факторами успешного исхода стали:
1. Этапность хирургической тактики.
2. Частая локальная обработка раны в седации.
3. Выбор скользящего кожного лоскута для реконструкции.
4. Строгий контроль мочевыделительной системы.
5. Междисциплинарный подход.
Интересным аспектом является выявление Burkholderia cepacia в раневом соскобе в низком титре, что потребовало осторожного отношения к выбору антибиотиков и опоры на клинику и маркёры воспаления (SAA). В данном случае хорошее послеоперационное заживление и отсутствие локальных признаков инфекции позволили избежать усиления антибактериальной терапии, что важно в контексте антибиотикорезистентности.
С точки зрения долгосрочного прогноза пациент остаётся в группе высокого риска по развитию хронического цистита, нефрита и стриктуры стомы, что диктует необходимость пожизненного диспансерного наблюдения нефролога, мониторинга мочи, УЗИ мочевыделительной системы, а также контроля веса и стресса.
Данный клинический случай демонстрирует, что даже при осложнениях после проведения промежностной уретростомии и обширном дефекте мягких тканей в области промежностной уретростомы у кота возможно восстановление функции мочеиспускания и удовлетворительное качество жизни при условии этапной хирургической тактики, активного местного ведения раны и совместной работе команды врачей и владельца.
Использование скользящего кожного лоскута с подшиванием его к вентральной части уретростомы позволило сформировать состоятельную, функциональную стому, а ранняя коррекция системных нарушений (ОПН, гепатопатия, анемия, коагулопатия) снизила риск летального исхода. Обсуждение
Первичная хирургическая обработка уретростомы через короткий срок после первых признаках локального воспаления позволили удалить некротические и несостоятельные ткани, но мы осознанно не ушивали дефект радикально, выбрав тактику местных обработок до полного очищения раны и формирования зрелой грануляционной ткани.
Сочетание частого лаважа , современных раневых покрытий и регулярной визуальной оценки под седацией позволило контролировать прогрессирующий некроз вентральной уретры и подготовить рану к реконструктивно-восстановительной операции.
Лоскут с вентральной поверхности промежности имел общую зону кровоснабжения с дефектом, что снижало риск некроза, а подшивание подкожной клетчатки к грануляциям обеспечило надёжный контакт и уменьшение глубины полости. Одновременное подшивание вентральной части уретростомы к лоскуту позволило сформировать широкое, стабильное уретростомное отверстие и минимизировать риск стриктуры или несостоятельности швов.
Учитывая необходимость длительной катетеризации мочевого пузыря, подозрение на атонию детрузора и инфекцию мочевыделительной системы, постоянный мониторинг почечных показателей и УЗИ мочевыделительной системы позволил избежать выраженных осложнений в период наблюдения пациента в отделении реанимации и интенсивной терапии и подготовить его к пластической операции без значимых отклонений по мочевыделительной системе.
Участие хирургов, анестезиологов, специалистов ОРИТ, терапевтов и лаборатории обеспечило своевременную коррекцию системных нарушений (ОПН, гепатопатия, коагулопатия, гипогликемия, анемия) и снизило анестезиологические и хирургические риски.
Заключение




телефона ниже для сброса пароля.



на номер
+7 {{ formatted_phone }}


Вы успешно прошли тест!
зарегистрироваться/авторизоваться
{{ formatted_phone }}.
Введите последние четыре цифры номера входящего звонка.

весь модуль
всех видеоуроков модуля














 8
8  7 мин
7 мин


