Введение
Другие виды кардиомиопатии у кошек, помимо гипертрофической (ГКМП), часто называют негипертрофическими кардиомиопатиями (нГКМП). На доклинической стадии по их поводу к ветеринарному врачу обращаются редко. Это связано с тем, что физикальное обследование во время доклинической фазы обычно неинформативно, что резко контрастирует с частотой обнаружения сердечных шумов при доклинической ГКМП. Симптомы нГКМП или терминальной стадии ГКМП очень разнообразны, но в целом, поскольку кошки ведут малоподвижный образ жизни и отлично умеют скрывать от владельцев слабые признаки болезни, заболевание может долго развиваться и быть незамеченным, а дебютировать сразу очень остро и тяжело. Проявления могут быть вызваны застойной сердечной недостаточностью (в основном выраженная одышка), кардиогенным шоком (слабость и гипотония), тромбоэмболией аорты (выраженная боль и утрата подвижности одной или нескольких конечностей) или аритмиями (возможны слабость, обмороки, внезапная смерть).
Тактику ведения пациента выбирают, исходя из клинических проявлений; ниже мы рассмотрим их возможные варианты. В первую очередь в любом случае следует стабилизировать состояние пациента, а затем запланировать исследования, особенно эхокардиографию, для диагностики первичной кардиомиопатии, хотя в большинстве случаев диагноз существенно не повлияет на паллиативное лечение. При обследовании необходимо активно исключать другие системные заболевания, которые могут привести к фенотипу и клинической картине кардиомиопатии, такие как гипертиреоз, системная гипертония, акромегалия, транзиторное утолщение миокарда, инфильтрация миокарда (например, при лимфоме), инфаркт миокарда, индуцированная тахикардией кардиомиопатия и т. д. Теперь рассмотрим кратко современные рекомендации по диагностике первичных кардиомиопатий у кошек, помимо ГКМП (1, 2), и способы их эхокардиографической идентификации.
Застойная сердечная недостаточность (ЗСН)
ЗСН обычно проявляется сильной одышкой, вызванной молниеносно развивающимся отеком легких и/или плевральным выпотом. Плевральный выпот у кошек может быть обусловлен левосторонней, правосторонней или бивентрикулярной сердечной недостаточностью, и его важно распознать (например, с помощью УЗИ органов грудной клетки (T-POCUS) во время триажа при поступлении), поскольку торакоцентез одновременно спасает жизнь и позволяет диагностировать заболевание.
Плевральный выпот при застойной сердечной недостаточности обычно оказывается несколько модифицированным транссудатом, но может быть и хилезным. При проведении T-POCUS необходимо субъективно определить размер левого предсердия (ЛП); если оно представляется нормальным, связь одышки с ЗСН маловероятна. Наличие В-линий (гиперэхогенные радиальные линии в легочном поле, указывающие на комбинированное заполнение альвеол жидкостью и воздухом) в сочетании с увеличением ЛП, скорее всего, указывает на кардиогенный отек легких (Рисунок 1). Декомпенсация с развитием молниеносного отека легких может быть спровоцирована стрессовым фактором, анестезией, внутривенным введением жидкости, введением стероидов. Декомпенсация существующей кардиомиопатии также может быть связана с сопутствующим заболеванием, особенно если оно приводит к перегрузке объемом или к состояниям с высоким сердечным выбросом (например, анемия, гипертиреоз). У кошек с преимущественно правосторонней ЗСН (П-ЗСН) (асцит, плевральный выпот и (очень редко) подкожный отек) чаще развивается аритмогенная правожелудочковая кардиомиопатия, но возможны и другие кардиомиопатии, сопровождающиеся миокардиальной недостаточностью. Информативно исследование яремных вен; вздутие и гепато-югулярный рефлюкс согласуются с П-ЗСН, но у этого вида животных к растяжению яремной вены также может привести большой объем плеврального выпота (даже некардиогенного).
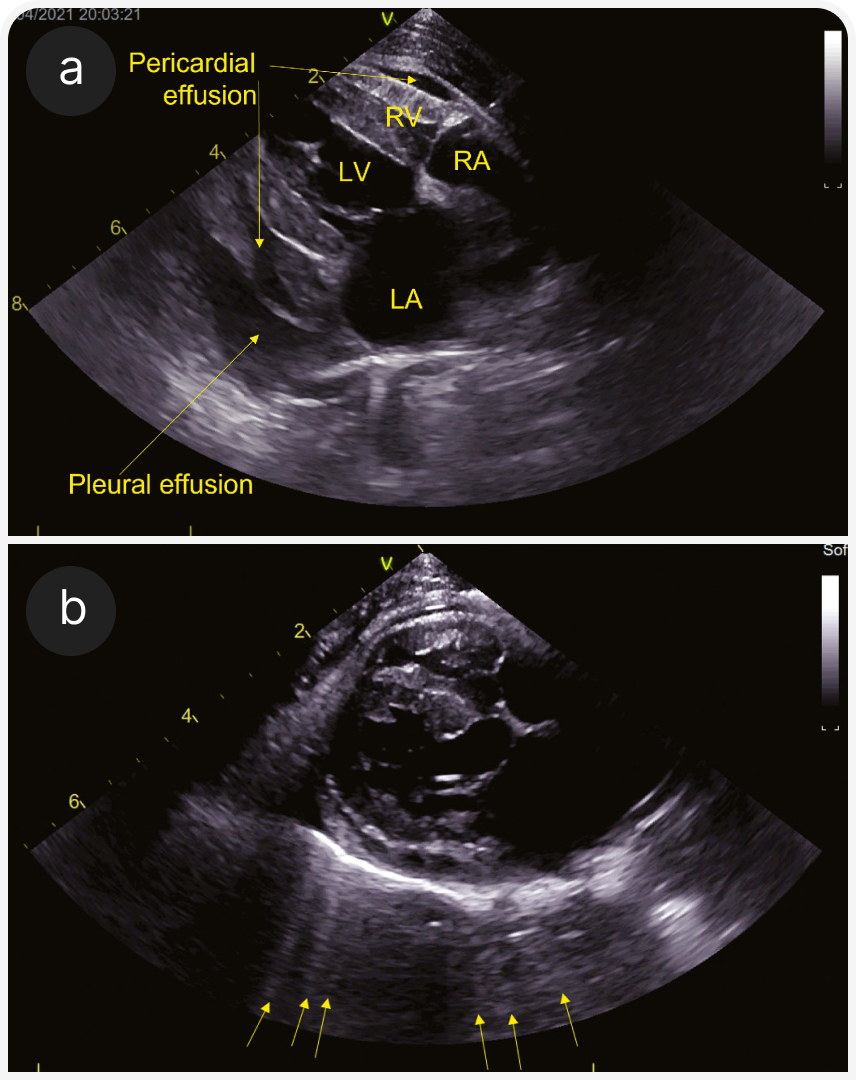
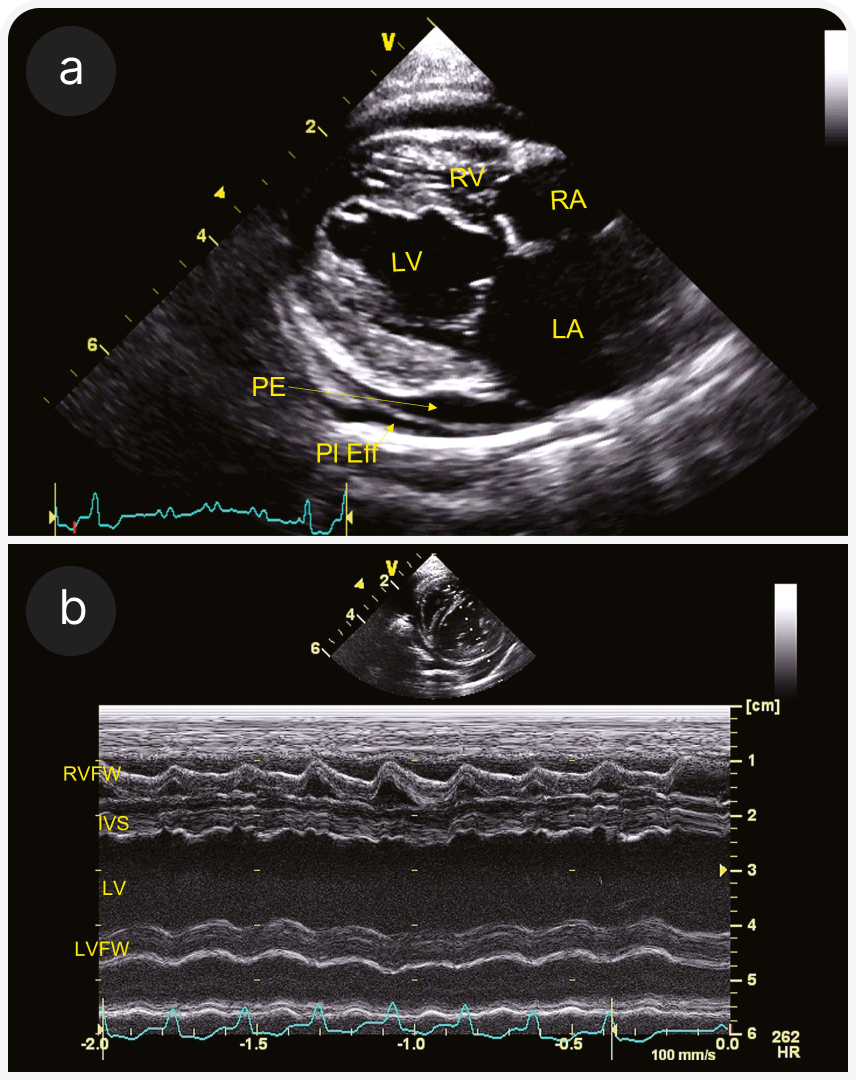
(а) Парастернальная четырехкамерная проекция справа (RPS) по длинной оси; визуализируются плевральный (pleural effusion) и небольшой перикардиальный выпот (pericardial effusion). Левое предсердие субъективно расширено.
(b) Четырехкамерная проекция справа (RPS) по длинной оси; видны B-линии за границей перикард-легкие (стрелки). Это гиперэхогенные радиальные линии, проходящие через легочную ткань; они показывают смесь воздуха и жидкости в легочной паренхиме. Их также можно оценить на УЗИ легких вне тени сердца. На этом изображении левое предсердие субъективно расширено.
Неотложная помощь при плевральном выпоте
ЗСН обычно проявляется сильной одышкой, вызванной молниеносно развивающимся отеком легких и/или плевральным выпотом. Плевральный выпот у кошек может быть обусловлен левосторонней, правосторонней или бивентрикулярной сердечной недостаточностью, и его важно распознать (например, с помощью УЗИ органов грудной клетки (T-POCUS) во время триажа при поступлении), поскольку торакоцентез одновременно спасает жизнь и позволяет диагностировать заболевание. Плевральный выпот при застойной сердечной недостаточности обычно оказывается несколько модифицированным транссудатом, но может быть и хилезным. При проведении T-POCUS необходимо субъективно определить размер левого предсердия (ЛП); если оно представляется нормальным, связь одышки с ЗСН маловероятна. Наличие В-линий (гиперэхогенные радиальные линии в легочном поле, указывающие на комбинированное заполнение альвеол жидкостью и воздухом) в сочетании с увеличением ЛП, скорее всего, указывает на кардиогенный отек легких (Рисунок 1). Декомпенсация с развитием молниеносного отека легких может быть спровоцирована стрессовым фактором, анестезией, внутривенным введением жидкости, введением стероидов. Декомпенсация существующей кардиомиопатии также может быть связана с сопутствующим заболеванием, особенно если оно приводит к перегрузке объемом или к состояниям с высоким сердечным выбросом (например, анемия, гипертиреоз). У кошек с преимущественно правосторонней ЗСН (П-ЗСН) (асцит, плевральный выпот и (очень редко) подкожный отек) чаще развивается аритмогенная правожелудочковая кардиомиопатия, но возможны и другие кардиомиопатии, сопровождающиеся миокардиальной недостаточностью. Информативно исследование яремных вен; вздутие и гепато-югулярный рефлюкс согласуются с П-ЗСН, но у этого вида животных к растяжению яремной вены также может привести большой объем плеврального выпота (даже некардиогенного).
Если значительный плевральный выпот вызывает одышку, его необходимо дренировать. Седация требуется не всегда, но если кошка очень беспокойна или испытывает стресс, можно ввести буторфанол (Таблица 1). Следует обеспечить подачу кислорода. В идеале осмотр и вмешательства следует проводить в положении лежа на животе с вытянутыми передними конечностями. Грудную клетку в области реберно-хрящевого перехода с одной стороны клипируют, асептически обрабатывают область вокруг 7–8-го межреберья; область пункции можно контролировать с помощью УЗИ. Торакоцентез проводят катетером-бабочкой калибра 21G, прикрепленным к трехходовому крану или одностороннему клапану для центеза, и шприцем объемом 10 мл. Можно провести местную анестезию, но обычно она вызывает больший дискомфорт, чем просто введение иглы-бабочки в грудную клетку. Как правило, удается удалить не менее 300 мл выпота, и односторонний торакоцентез обычно позволяет адекватно дренировать плевральный выпот; при необходимости можно дренировать и противоположную сторону.
Некоторое количество жидкости сохраняют для определения общего белка, подсчета ядросодержащих клеток, цитологических и других исследований, особенно при первичном обращении. У кошки возможен сопутствующий отек легких, поэтому необходимо назначение диуретиков.
Неотложная помощь при отеке легких
Отек легких у кошек не всегда сопровождается аускультативными аномалиями в легких, такими как хрипы, но если при аускультации выявлены шум, диастолический ритм галопа или аритмия, следует исключить ЗСН. При T-POCUS определяют увеличение ЛП и В-линии. При одышке состояние кошки очень нестабильное, и обращаться с ней перед исследованием следует аккуратно, не вызывая у нее стресса, чтобы стабилизировать ее состояние; анксиолитического действия можно достичь буторфанолом. Сразу после первоначального триажа и неотложного лечения кошке дают кислород или помещают ее в бокс с подачей кислорода. При обоснованном подозрении на кардиогенный отек легких вводят фуросемид (который при внутривенном введении вначале оказывает венодилатирующее действие, уменьшая преднагрузку на сердце). При необходимости введение повторяют, контролируя частоту и тяжесть дыхания.
Можно рассмотреть добавление нитроглицерина (глицерил тринитрат). Препарат оказывает сосудорасширяющее действие, уменьшает преднагрузку и давление в левом предсердии, что способствует уменьшению отека легких. На фоне признаков недостаточности миокарда или кардиогенного шока можно рассмотреть возможность внутривенного вливания пимобендана или добутамина с постоянной скоростью (см. раздел «Кардиогенный шок»). Все препараты и дозы приведены в Таблице 1.
Лечение хронической ЗСН у кошек
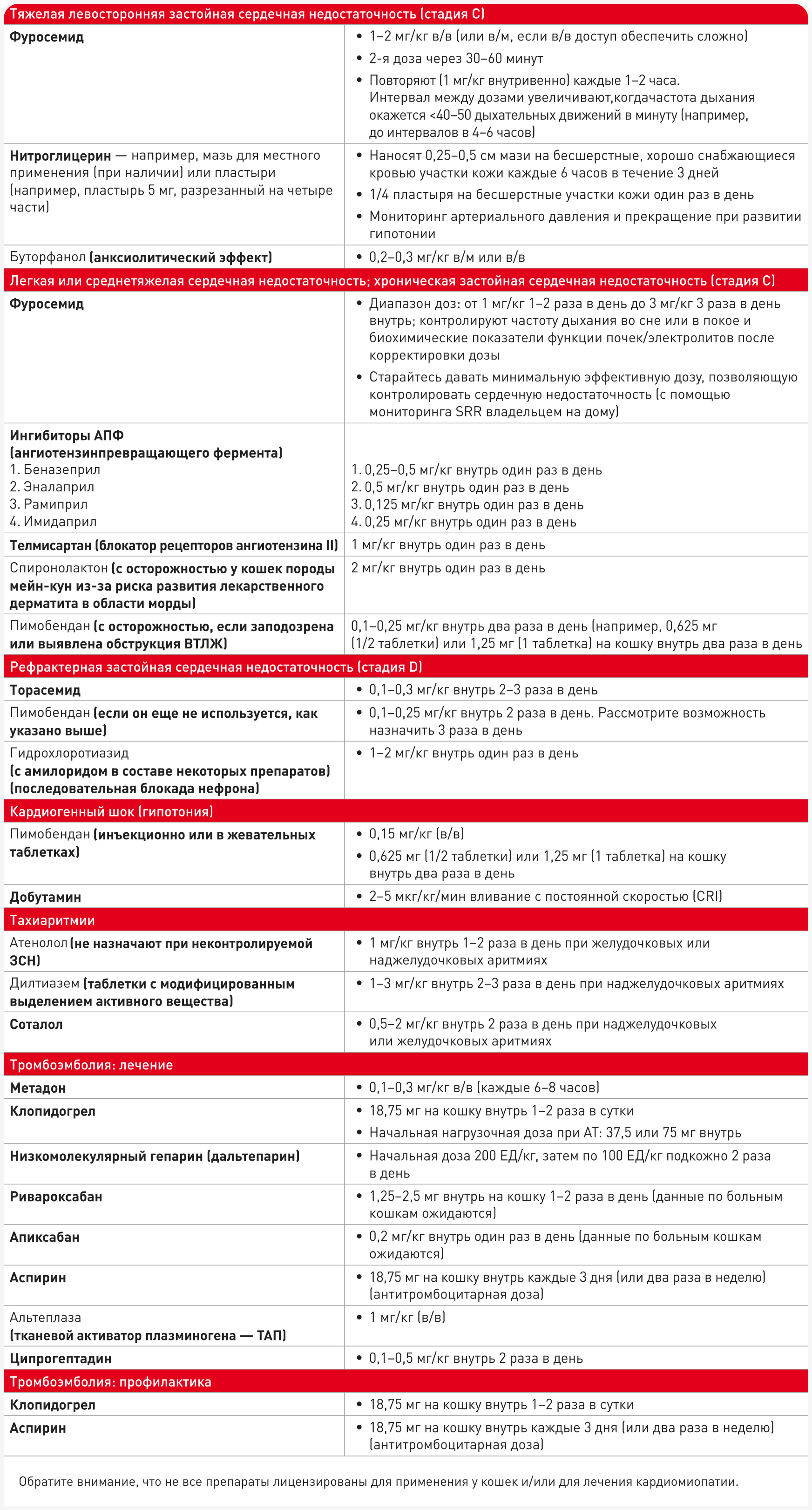
Данных о лечении ЗСН у кошек очень мало, поэтому обычно экстраполируют рекомендации по лечению других видов животных (3). За исключением фуросемида, большинство препаратов, используемых для лечения кардиомиопатий у кошек, не лицензированы для применения у данного вида животных или для лечения ЗСН (Таблица 1). Однако в пользу применения некоторых из этих препаратов получены неофициальные данные и мнение экспертов. Согласно классификации ABCD, ЗСН у кошек классифицируют как стадию С. Стадия D — рефрактерная ЗСН (1).
При назначении медикаментозной терапии часто оказывается трудно достичь необходимого соблюдения режима лечения (со стороны кошки или владельца). Поэтому важно объяснить владельцу приоритетность каждого препарата, например, что диуретики необходимы, а другие препараты могут быть менее важны. Чем больше назначено лекарств, тем меньше будет степень соблюдения режима лечения, и клиницист должен учитывать это, особенно когда доказательная база для назначения многих из используемых препаратов ограничена.
Диуретики
Диуретики необходимы при терапии ЗСН, и большинству кошек в стабильном состоянии после снятия острой декомпенсации их назначают длительно; обычно используется фуросемид. При длительном лечении дозу фуросемида следует снижать медленно, контролируя на дому частоту дыхания во сне (sleeping respiratory rate — SRR), чтобы снизить суточную дозу препарата до минимально эффективной, то есть контролирующей клинические проявления. Если владелец отмечает стойкое повышение SRR, дозу следует постепенно повышать. Кошкам с тяжелой сердечной недостаточностью могут потребоваться высокие дозы фуросемида, поэтому приходится применять весьма широкий диапазон доз. Препарат относится к петлевым диуретикам с насыщением эффекта по дозе, он вызывает выведение хлоридов, натрия и калия (с водой) в почечных канальцах, поэтому со временем может привести к развитию преренальной азотемии и гипокалиемии. Кошкам с исходно имеющейся хронической болезнью почек (ХБП) и почечной азотемией добавлять препарат, вызывающий преренальную азотемию, проблематично. Минимальный объем обследования после назначения препарата должен включать определение уровней мочевины, креатинина и электролитов в сыворотке через неделю после увеличения дозы фуросемида. Гипокалиемия может вызывать слабость и увеличивать риск развития аритмии. Также ожидаемым побочным эффектом фуросемида считают гипохлоремию. Гипонатриемия обычно не развивается, за исключением случаев интенсивной активации нейроэндокринной системы на фоне тяжелой ЗСН или вследствие введения фуросемида. Гипонатриемия обычно происходит по механизму гемодилюции (разведения) вследствие высокого уровня вазопрессина, вызывающего в организме задержку свободной жидкости.
Препараты для противодействия активации нейроэндокринной системы
У кошек влияние снижения сердечного выброса изучено значительно хуже, чем у других видов, но известно, что оно вызывает активацию нейроэндокринной системы, что приводит к прогрессированию ЗСН. Первоначально снижение артериального давления приводит к стимуляции симпатической нервной системы, а стимуляция бета-рецепторов вызывает тахикардию, более активные сокращения миокарда и повышение риска аритмий. Стимуляция альфа-рецепторов приводит к сужению сосудов, увеличению пред- и постнагрузки. Выделение ренина и активация ренин-ангиотензин-альдостероновой системы (РААС) приводят к выделению ангиотензина II и альдостерона. И ангиотензин II, и альдостерон вызывают ремоделирование и фиброз миокарда. Ангиотензин II — мощный вазоконстриктор, активирующий выделение вазопрессина и эндотелина. Альдостерон усиливает задержку натрия и воды и вызывает синдром ЗСН. При ГКМП или после терапии некоторыми препаратами, включая фуросемид, у кошек описана активация РААС (4). Таким образом, у кошек с ЗСН, которым требуется фуросемид, логично также начать лечение для подавления системы РААС, в частности ингибиторами ангиотензинпревращающего фермента (АПФ) (например, беназеприлом), или блокаторами рецепторов ангиотензина I (АТ1) (например, телмисартаном), и/или антагонистами альдостерона (спиронолактоном). Однако в настоящее время доказательных данных, что ингибиторы АПФ влияют на прогрессирование кардиомиопатии или продолжительность жизни у кошек, нет (5). В одном исследовании показали возможную эффективность эналаприла при застойной сердечной недостаточности у кошек, но статистически незначимую (6). В большинстве случаев кардиомиопатии у кошек развивается диастолическая сердечная недостаточность, для которой в медицине человека также отсутствуют убедительные доказательства эффективности всех вариантов лечения, кроме диуретиков.
Телмисартан (блокатор АТ1) лицензирован в некоторых странах для лечения почечной недостаточности у кошек, но до сих пор ни в одном исследовании не сообщали о его применении при ЗСН, хотя у кошек получены данные о положительном влиянии на РААС (7). Если подавление РААС у кошки целесообразно, препарат показан; приятная на вкус жидкая форма препарата облегчает введение.
Антагонист альдостерона спиронолактон — мягкий диуретик, противодействующий задержке натрия и воды. У мейн-кунов с доклинической ГКМП выявлено, что спиронолактон не влияет на диастолическую функцию или массу желудочков (8), но в одном небольшом исследовании у кошек с кардиомиопатией и ЗСН, получавших фуросемид и беназеприл, было показано, что добавление спиронолактона снижает заболеваемость и смертность (9).
.png)
Инотропная поддержка и сбалансированная вазодилатация
Пимобендан (Таблица 1) — инодилататор, то есть кардиотоническое средство негликозидной структуры, улучшающее насосную функцию сердца путем сенсибилизации к действию кальция и ингибирования фосфодиэстеразы III. Кроме того, он оказывает сбалансированное сосудорасширяющее действие, снижает постнагрузку и преднагрузку, а также улучшает функцию миокарда без увеличения потребления им кислорода. Он показан при кардиомиопатиях, связанных с нарушением систолической функции сердца, особенно при дилатационной кардиомиопатии (10, 11). Теоретически при ГКМП с обструкцией выводного тракта левого желудочка (ВТЛЖ) противопоказаны препараты с положительным инотропным и артериодилатирующим действием, поскольку сочетание повышения сердечных сокращений и артериодилатации может усугубить тяжесть обструкции ВТЛЖ. Однако в ретроспективном исследовании типа «случай-контроль» у кошек, получавших лечение по поводу ЗСН, связанной с ГКМП, включая некоторые случаи обструкции ВТЛЖ, было продемонстрировано увеличение выживаемости кошек, получавших пимобендан (12). В другом исследовании было показано, что обструкция ВТЛЖ не приводит к увеличению частоты развития нежелательных явлений (13); напротив, в проспективном исследовании с участием кошек с ЗСН, получавших пимобендан, какого-либо повышения выживаемости не выявили (14).
Пимобендан улучшает функцию ЛП, что, в свою очередь, снижает риск развития тромбоэмболических осложнений (15), также он ингибирует агрегацию тромбоцитов, хотя только в дозах, намного превышающих клинически рекомендованные (16).
Дилтиазем лицензирован в некоторых странах для лечения ГКМП у кошек и применяется для улучшения диастолической функции, но при анализе промежуточных данных в одном исследовании дополнительных преимуществ дилтиазема по сравнению с монотерапией фуросемидом выявлено не было (6, 17). Основным показанием к его применению остается антиаритмическое действие (Таблица 1).
Бета-блокаторы
Если кошка получает бета-блокаторы (например, по поводу ранее диагностированной ГКМП с обструкцией ВТЛЖ), дозу следует осторожно снизить или даже отменить препарат через несколько недель. Это связано с тем, что при ЗСН происходит интенсивная нейроэндокринная активация, в том числе усиление симпатической активности для поддержания сердечного выброса; бета-блокада может препятствовать некоторым из этих компенсаторных реакций. Однако решение о прекращении приема бета-блокаторов в каждом случае (например, при выраженной обструкции ВТЛЖ) принимают индивидуально. Бета-блокаторы никогда не следует назначать кошке с неконтролируемой застойной сердечной недостаточностью; при промежуточном анализе случаев лечения сердечной недостаточности было показано, что выживаемость у кошек, получавших препараты этого класса, значительно снижается (6).
Лечение рефрактерной ЗСН
При плохо контролируемой или рецидивирующей ЗСН у кошки, уже получающей высокую дозу фуросемида, вероятен основной диагноз кардиомиопатии на терминальной стадии. При П-ЗСН у кошки развивается отек кишечника, который может нарушать всасывание принимаемых внутрь препаратов, а также способствовать развитию сердечной кахексии. Существуют некоторые варианты лечения рефрактерной ЗСН (Таблица 1).
• Фуросемид заменяют на торасемид, значительно более мощный петлевой диуретик с более высокой биодоступностью; его можно давать только один раз в день, и он хорошо переносится (18). Для определения начальной дозы торасемида нужно разделить общую суточную дозу фуросемида на 10 (или 20), но, учитывая высокий риск острого поражения почек, при назначении торасемида необходимо контролировать функцию почек и уровень электролитов.
• Рассматривают последовательную блокаду нефронов добавлением гидрохлоротиазида (часто в сочетании с амилоридом). Это может быть особенно полезно при рефрактерной П-ЗСН.
• Оптимизируют всю лекарственную терапию ЗСН, включая добавление пимобендана, ингибиторов АПФ и спиронолактона.
Лечение сочетания ХБП и ЗСН у кошек
При сопутствующей ХБП, если для лечения ЗСН требуются относительно высокие дозы фуросемида, азотемия может усилиться. Это показатель неблагоприятного прогноза, поскольку терапия фуросемидом в зависимости от дозы может осложняться неконтролируемой сердечной недостаточностью и прогрессирующей азотемией. Если баланса достичь не удается, такие показания часто служат основанием для эвтаназии.
При тяжелой сердечной недостаточности нередко требуется высокая начальная кумулятивная доза фуросемида, вызывающая острое поражение почек. Приходится отменять фуросемид и откладывать начало терапии ингибиторами АПФ. Если у кошки с застойной сердечной недостаточностью развивается азотемия, следует избегать назначения инфузионной терапии, чтобы не увеличивать преднагрузку и не провоцировать декомпенсацию застойной сердечной недостаточности. Вместо этого следует снизить дозу или кратковременно отменить диуретики, мониторя показатели дыхания.
Кардиогенный шок
Кардиогенный шок у кошек может развиваться при тяжелой или терминальной стадии кардиомиопатии, часто сопровождающейся сердечной недостаточностью. Заболевание значительно чаще начинается с ЗСН, но развитие кардиогенного шока может быть спровоцировано гемодинамически значимыми аритмиями. Клинически он проявляется значительным снижением сердечного выброса и периферической перфузии; владельцы описывают тяжелую непереносимость физических нагрузок и вялость. При осмотре кошка слабая, выявляются признаки снижения перфузии; бледность, медленное наполнение капилляров, похолодание конечностей, гипотермия. Основной признак — системная гипотония (например, систолическое артериальное давление <100 мм рт ст.). Развитие гипотонии при ЗСН и связанной с ней активации нейроэндокринной системы, в том числе вазоконстрикторов, для гомеостатического поддержания системного артериального давления свидетельствует о неблагоприятном прогнозе.
При выявлении кардиогенного шока, а также для лечения ЗСН показана инотропная поддержка, предпочтительно пимобенданом, поскольку это инодилататор (кардиотоническое средство негликозидной структуры). В условиях неотложной помощи при постоянной доступности ЭКГ и других средств мониторинга также можно проводить вливание добутамина с постоянной скоростью (constant rate infusion — CRI) (Таблица 1).
Артериальная тромбоэмболия у кошек (АТ)
Тяжелые кардиомиопатии у кошек сопровождаются дилатацией левого предсердия, нарушением функции левого предсердия, повышенным риском образования тромбов в сердце и вызываемой ими системной тромбоэмболии. Могут поражаться любые отделы артериального дерева, но обычно эмболы поражают дистальные отделы аорты, вызывая сильную боль, паралич, потерю пульса в дистально расположенных артериях (например, бедренной артерии), бледность (например, когтевых лож) и похолодание пораженных конечностей. Мышцы (например, икроножные) часто спазмированы и болезненны при пальпации. В некоторых случаях острое проявление тромбоэмболии может быть первым признаком кардиомиопатии, и при лечении кардиомиопатии важной целью является снижение риска развития АТ, особенно при значительном увеличении левого предсердия, снижении его функции или наличии тромбоза или спонтанного выявления эхоконтрастирования («дымки») при эхокардиографии. Подробное обсуждение АТ выходит за рамки данной статьи, но стратегии ее лечения или профилактики включают прием одного или нескольких антитромботических (антитромбоцитарных) препаратов (например, клопидогрел, аспирин) и/или антикоагулянтов (например, далтепарин (низкомолекулярный гепарин), ривароксабан или апиксабан (Таблица 1)). Преимуществ от назначения разрушающих тромбы препаратов, таких как тканевой активатор плазминогена (ТАП), по-видимому, нет, а риски могут повыситься (19). Вместо этого проводят консервативное лечение для стимуляции собственной системы фибринолиза в организме кошки и предотвращения дальнейшей активации и агрегации тромбоцитов. Ципрогептадин может уменьшать опосредуемую серотонином вазоконстрикцию коллатеральных сосудов. Анальгезия обязательна (обычно опиатами, такими как метадон). Для профилактики также показан клопидогрел (20) (Таблица 1).
Аритмии
Аритмии часто встречаются при заболевании миокарда кошек и указывают на менее благоприятный прогноз выживания (21). Желудочковые аритмии могут возникать из‑за повышенного напряжения стенки сердца, ишемии или фиброза миокарда, создающих благоприятную среду для развития реципрокных аритмий. Фиброз также может провоцировать атриовентрикулярные блокады, включая постоянную или пароксизмальную полную атриовентрикулярную блокаду. Растяжение предсердий может привести к появлению предсердных (наджелудочковых) преждевременных комплексов или мерцательной аритмии. Тахиаритмии нарушают диастолическую функцию сердца, уменьшают время диастолического наполнения, что приводит к увеличению давления наполнения и декомпенсации с развитием ЗСН. В этих случаях может быть оправдана антиаритмическая терапия (Таблица 1). Как бради-, так и тахиаритмии могут нарушать сердечный выброс, клинически проявляясь вялостью или обмороками. Злокачественные аритмии могут привести к внезапной смерти, причем иногда кардиомиопатию у кошки выявляют уже только посмертно.
Классификация других кардиомиопатий у кошек
Большинство нГКМП (или терминальная стадия ГКМП) сопровождается клиническими проявлениями, которые описаны выше, и требует симптоматического лечения. При этом их точная классификация имеет несущественное значение. Кардиомиопатию обычно диагностируют на основании эхокардиографического фенотипа, но точно классифицировать негипертрофическую кардиомиопатию (нГКМП) трудно, и вполне возможно получить от специалистов разные мнения относительно одной и той же кошки и одних и тех же изображений; недавно было выпущено консенсусное заявление с полезными рекомендациями (1). В частности, разные кардиологи могут по‑разному диагностировать терминальную стадию ГКМП (где регрессия гипертрофии левого желудочка может отражать потерю кардиомиоцитов и замещение фиброзом), рестриктивную кардиомиопатию и неспецифическую кардиомиопатию. Эхокардиографический диагноз отражает клиническую ситуацию на данный момент времени; если кошку не обследовали на ранней стадии заболевания, узнать давность течения ГКМП до терминальной стадии невозможно. Приведем краткое описание критериев диагностики конкретных вариантов нГКМП (2) и ряд репрезентативных эхокардиографических изображений.
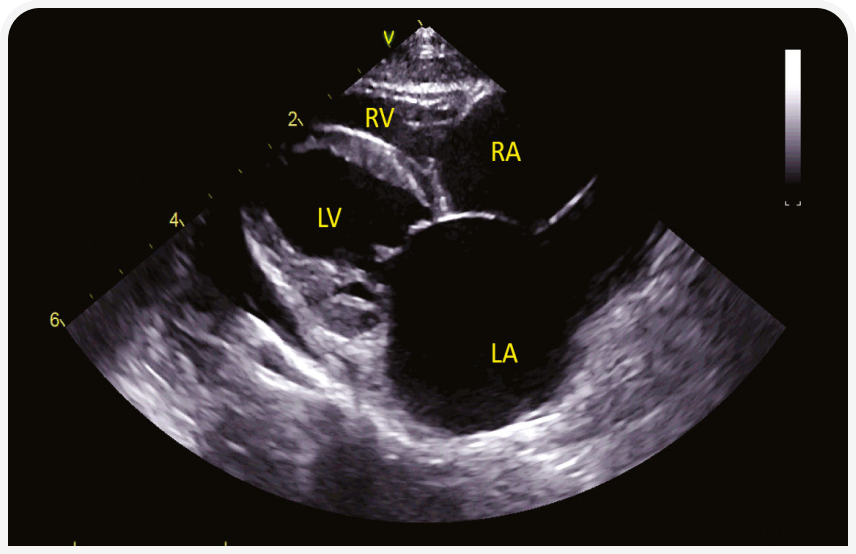
1. Терминальная стадия гипертрофической кардиомиопатии. На сегодняшний день ГКМП — наиболее распространенный тип кардиомиопатии, но на конечных стадиях она может проявляться другими фенотипами. Этот термин используют, если ГКМП отмечена в анамнезе, даже если при обследовании не выявлена сегментарная или генерализованная гипертрофия левого желудочка или выявлена очень легкая гипертрофия. Левый желудочек может быть гипокинетичным или расширенным (Рисунок 2), может быть виден инфаркт миокарда (Рисунок 3).
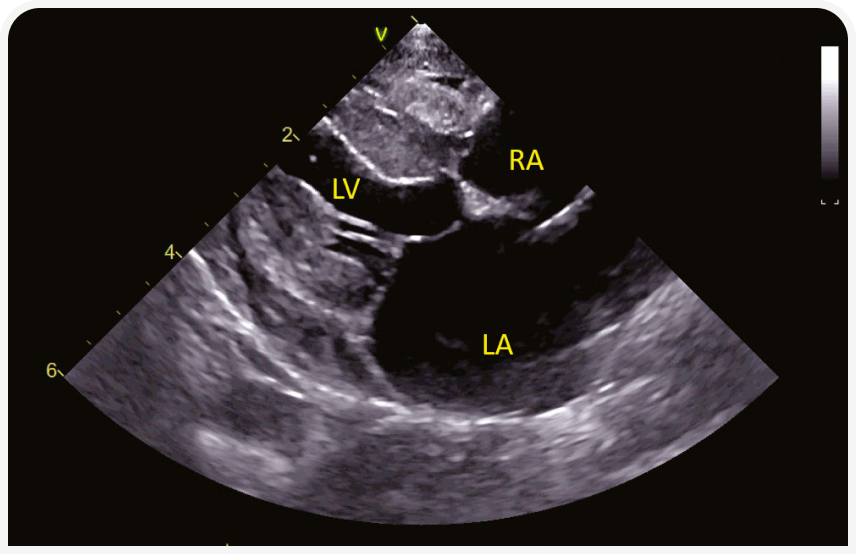
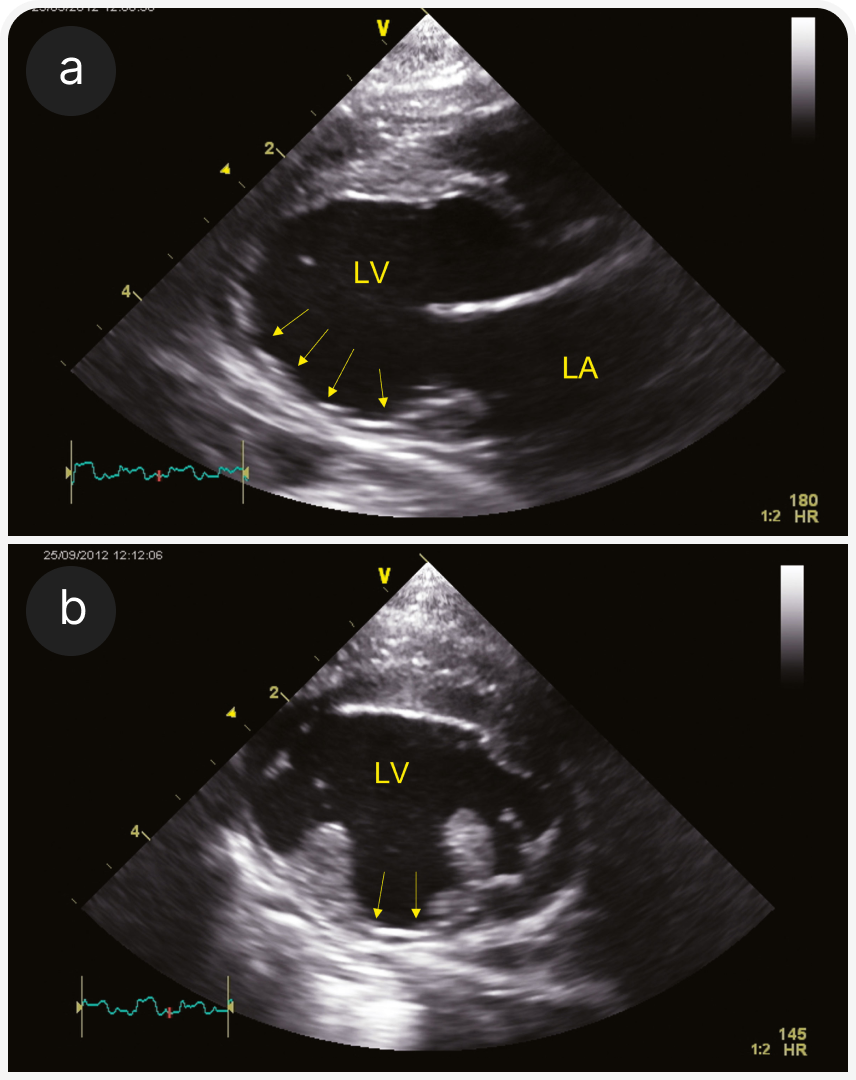
2. Рестриктивная кардиомиопатия (РКМП). РКМП без гипертрофии и расширения полостей или сопровождающаяся дилатацией левого или обоих предсердий (Рисунок 4) с диастолической дисфункцией, рестриктивным характером наполнения сердца, характеризуется более чем в два раза более высокой скоростью трансмитрального потока Е по сравнению со скоростью волны А. Обратите внимание, что эта форма диастолической дисфункции неспецифична для РКМП, но может возникать при любой кардиомиопатии. Подразделяется на миокардиальную форму (22), без особенностей эндокарда (Рисунок 4), и эндомиокардиальную форму (23, 24), при которой эндокард может быть неравномерно утолщенным и эхогенным, с рубцовыми мостиками, которые могут вызывать внутрижелудочковую обструкцию (Рисунок 5). Предрасположенность описана для кошек сиамской или ориентальной пород.
(b) Проекция RPS по короткой оси на уровне папиллярных мышц; видны предполагаемый инфаркт миокарда и фиброзное замещение у той же кошки, что и на (3a). Видна тонкая стенка ЛЖ (стрелки) между двумя папиллярными мышцами.
(b) RPS-проекция по короткой оси на уровне папиллярных мышц у той же сиамской кошки, что и на рисунке (5a). Эхогенный мостиковый рубец пересекает полость ЛЖ (стрелки).
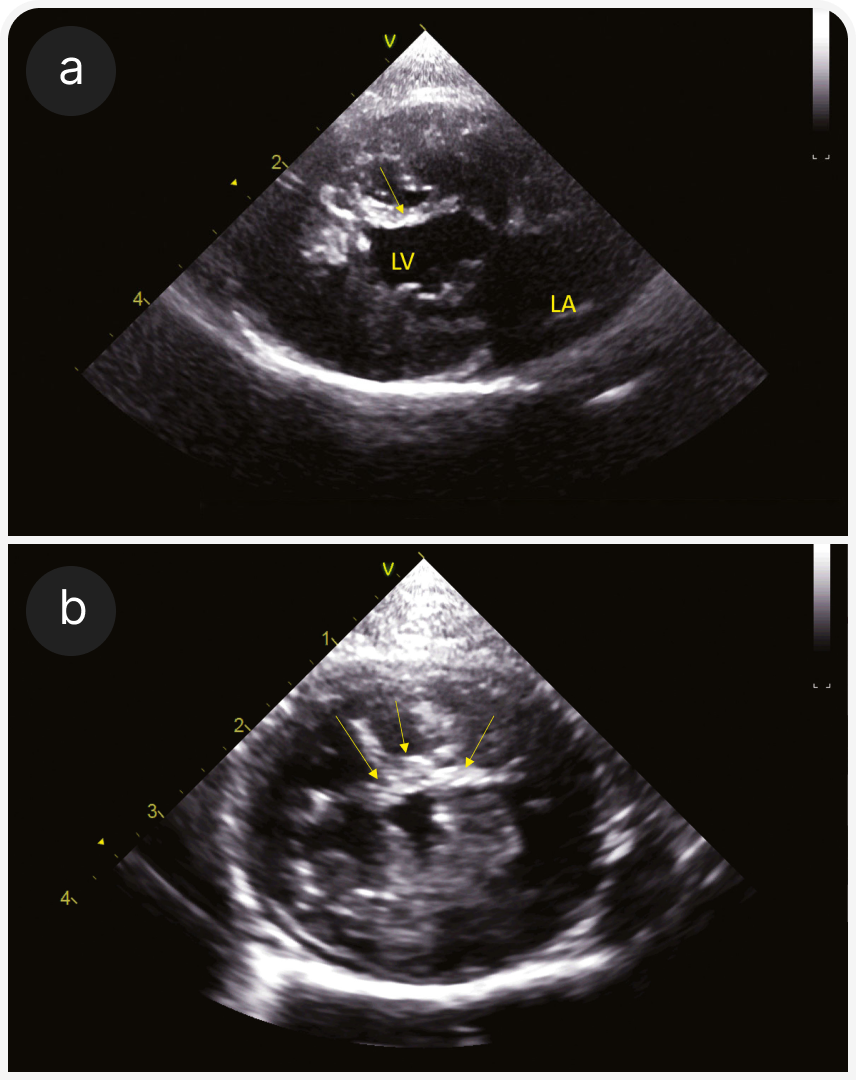
3. Неспецифическая кардиомиопатия (ранее — неклассифицированная кардиомиопатия) (2). В этом случае эхокардиографические признаки (например, систолическая и диастолическая дисфункция без дилатации левого желудочка или гипертрофии) не соответствуют другим критериям кардиомиопатии или могут наблюдаться смешанные признаки, свойственные другим кардиомиопатиям (Рисунок 6).
4. Дилатационная кардиомиопатия (ДКМП) (2). Первоначально ее связывали с дефицитом таурина; в настоящее время она встречается редко, и предполагают роль генетического или пищевого компонента (например, беззерновой диеты). При эхокардиографии выявляют расширение левого желудочка в систолу (> 12 мм) и диастолу (> 18 мм), а также субъективно тонкие стенки ЛЖ. Фенотип может также представлять конечную стадию других кардиомиопатий (Рисунок 7).
(b) М-режим; ЛЖ с нарушением систолической функции у той же кошки, что и на рисунке 6а; фракционное укорочение было низким, а движение свободной стенки правого желудочка субъективно хорошим.
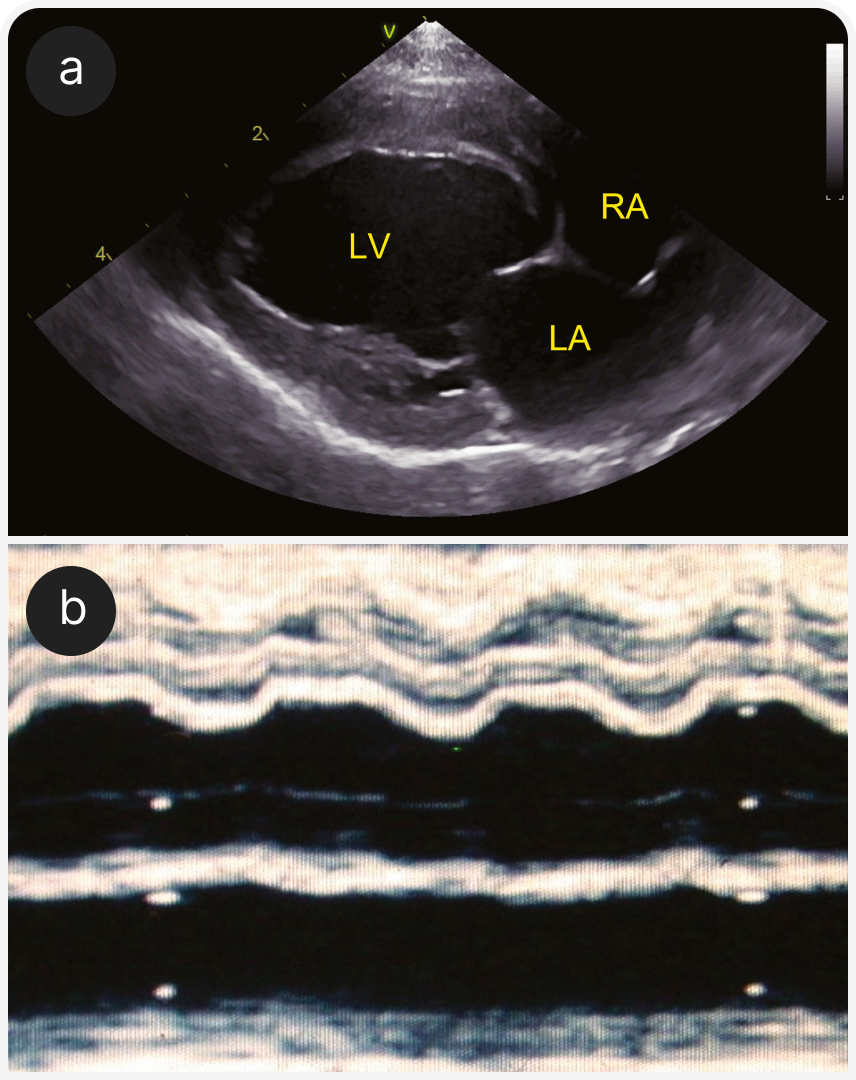
(b) RPS в М-режиме, направленная от изображения по короткой оси на кончики папиллярных мышц. Изображение получено у домашней короткошерстной кошки, наблюдавшейся в 1989 году, которая, возможно, страдала (неподтвержденным) дефицитом таурина с развитием ДКМП. У кошки была тяжелая ЗСН, в том числе плевральный выпот.
5. Аритмогенная кардиомиопатия правого желудочка (АКПЖ) (25). Обычно преимущественно развиваются симптомы П-ЗСН и дилатация правых отделов сердца. Однако часто нарушается функция левого желудочка. Это может быть связано с желудочковыми или другими аритмиями. В отличие от собак или человека, у кошек при АКПЖ может возникнуть полная атриовентрикулярная блокада. Предрасположены кошки бирманской породы (Рисунок 8).
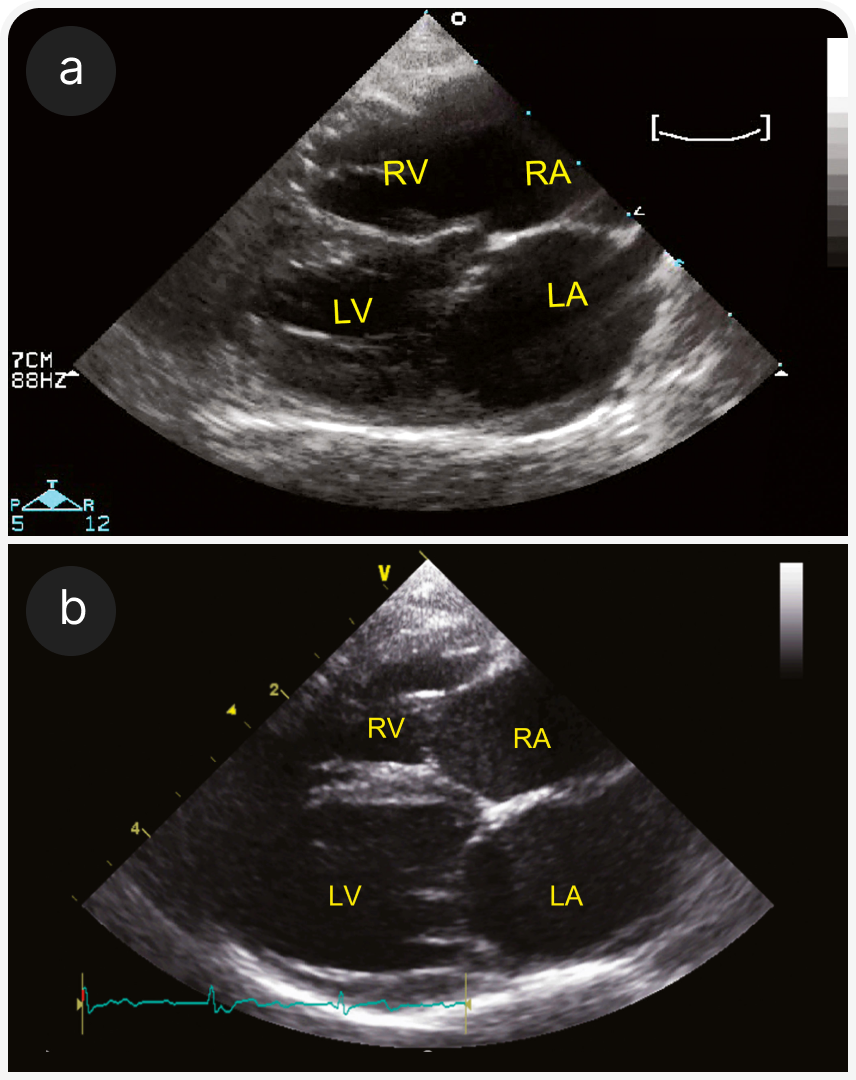
(b) Парастернальная четырехкамерная проекция справа по длинной оси у бирманской кошки с диагнозом АКПЖ с бивентрикулярной сердечной недостаточностью и АВ-блокадой 3-й степени. Все четыре камеры расширены, левый желудочек гипокинетичный.
Заключение
Классифицировать кардиомиопатии у кошек трудно, и надежных рекомендаций по их эхокардиографическим проявлениям нет — фенотип во время эхокардиографического исследования может оказаться не соответствующим исходному фенотипу. Однако важно понимать, что лечить следует нарушения, выявленные при клиническом обследовании, при этом подходы к лечению будут одинаковыми независимо от типа кардиомиопатии.
-
1.Luis Fuentes V, Abbott J, Chetboul V, et al. ACVIM consensus statement guidelines for the classification, diagnosis, and management of cardiomyopathies in cats. J. Vet. Intern. Med. 2020;34:1062-1077.
-
2.Kittleson MD, Cote E. The Feline Cardiomyopathies: 3. Cardiomyopathies other than HCM. J. Feline Med. Surg. 2021;23:1053-1067.
-
3.Rishniw M, Pion PD. Is treatment of feline hypertrophic cardiomyopathy based in science or faith? A survey of cardiologists and a literature search. J. Feline Med. Surg. 2011;13:487-497.
-
4.Ward J, Mochel JP. Effects of cardiovascular disease and its pharmacotherapy on the RAAS in cats. In Proceedings, American College of Veterinary Internal Medicine Forum (Virtual) June 2021.
-
5.King JN, Martin M, Chetboul V, et al. Evaluation of benazepril in cats with heart disease in a prospective, randomized, blinded, placebo-controlled clinical trial. J. Vet. Intern. Med. 2019;33:2559-2571.
-
6.Fox PR. Prospective, double-blinded, multicenter evaluation of chronic therapies for feline diastolic heart failure: interim analysis. J. Vet. Intern. Med. 2003;17:372.
-
7.Huh T, Larouche-Lebel E, Loughran KA, et al. Effect of angiotensin receptor blockers and angiotensin-converting enzyme 2 on plasma equilibrium angiotensin peptide concentrations in cats with heart disease. J. Vet. Intern. Med. 2021;35:33-42.
-
8.MacDonald KA, Kittleson MD, Kass PH, et al. Effect of spironolactone on diastolic function and left ventricular mass in Maine Coon cats with familial hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2008;22(2):335-341.
-
9.James R, Guillot E, Garelli-Paar C, et al. The SEISICAT study: a pilot study assessing efficacy and safety of spironolactone in cats with congestive heart failure secondary to cardiomyopathy. J. Vet. Cardiol. 2018;20:1-12.
-
10.Gordon SG, Saunders AB, Roland RM, et al. Effect of oral administration of pimobendan in cats with heart failure. J. Am. Vet. Med. Assoc. 2012;241:89-94.
-
11.Hambrook LE, Bennett PF. Effect of pimobendan on the clinical outcome and survival of cats with non-taurine responsive dilated cardiomyopathy. J. Feline Med. Surg. 2012;14:233-239.
-
12.Reina-Doreste Y, Stern JA, Keene BW, et al. Case-control study of the effects of pimobendan on survival time in cats with hypertrophic cardiomyopathy and congestive heart failure. J. Am. Vet. Med. Assoc. 2014;245:534-539.
-
13.Ward JL, Kussin EZ, Tropf MA, et al. Retrospective evaluation of the safety and tolerability of pimobendan in cats with obstructive vs. nonobstructive cardiomyopathy. J. Vet. Intern. Med. 2020;34:2211-2222.
-
14.Schober KE, Rush JE, Luis Fuentes V, et al. Effects of pimobendan in cats with hypertrophic cardiomyopathy and recent congestive heart failure: Results of a prospective, double-blind, randomized, nonpivotal, exploratory field study. J. Vet. Intern. Med. 2021;35:789-800.
-
15.Kochie SL, Schober KE, Rhinehart J, et al. Effects of pimobendan on left atrial transport function in cats. J. Vet. Intern. Med. 2021;35:10-21.
-
16.Shipley EA, Hogan DF, Fiakpui NN, et al. In vitro effect of pimobendan on platelet aggregation in dogs. Am. J. Vet. Res. 2013;74:403-407.
-
17.Bright JM, Golden AL, Gompf RE, et al. Evaluation of the calcium channel-blocking agents diltiazem and verapamil for treatment of feline hypertrophic cardiomyopathy. J. Vet. Intern. Med. 1991;5:272-282.
-
18.Poissonnier C, Ghazal S, Passavin, et al. Tolerance of torasemide in cats with congestive heart failure: a retrospective study on 21 cases (2016-2019). BMC Vet. Res. 2020;16(1):339.
-
19.Guillaumin J, Gibson RM, Goy-Thollot I, et al. Thrombolysis with tissue plasminogen activator (TPA) in feline acute aortic thromboembolism: a retrospective study of 16 cases. J. Feline Med. Surg. 2019;21:340-346.
-
20.Hogan DF, Fox PR, Jacob K, et al. Secondary prevention of cardiogenic arterial thromboembolism in the cat: The double-blind, randomized, positive-controlled feline arterial thromboembolism; clopidogrel vs. aspirin trial (FAT CAT). J. Vet. Cardiol. 2015;17;Suppl 1:S306-317.
-
21.Payne JR, Borgeat K, Brodbelt DC, et al. Risk factors associated with sudden death vs. congestive heart failure or arterial thromboembolism in cats with hypertrophic cardiomyopathy. J. Vet. Cardiol. 2015;17;Suppl 1:S318-328.
-
22.Fox PR, Basso C, Thiene G, et al. Spontaneously occurring restrictive nonhypertrophied cardiomyopathy in domestic cats: a new animal model of human disease. Cardiovasc. Pathol. 2014;23:28-34.
-
23.Fox PR. Endomyocardial fibrosis and restrictive cardiomyopathy: pathologic and clinical features. J. Vet. Cardiol. 2004;6:25-31.
-
24.Kimura Y, Fukushima R, Hirakawa A, et al. Epidemiological and clinical features of the endomyocardial form of restrictive cardiomyopathy in cats: a review of 41 cases. J. Vet. Med. Sci. 2016;78(5):781-784.
-
25.Fox PR, Maron BJ, Basso C, et al. Spontaneously occurring arrhythmogenic right ventricular cardiomyopathy in the domestic cat: A new animal model similar to the human disease. Circulation 2000;102:1863-1870.
«Лечение сердечной недостаточности у кошек»!
 Заработанные
Заработанные баллы


были начислены ранее




 5830
5830  10 мин
10 мин










