Введение
Нарушение дыхания или объективная одышка могут развиваться у ветеринарных пациентов при множестве клинических состояний. Строго говоря, одышкой называют ощущение невозможности перевести дыхание; поэтому, хотя при описании животных часто упоминают одышку, врач при этом наблюдает «объективную одышку» или повышенное дыхательное усилие. Независимо от используемой терминологии, для лечения крайне важно быстро выявить проблему, но поскольку такие пациенты очень слабы и декомпенсация может произойти быстро, провести тщательное диагностическое обследование зачастую непросто.
Для локализации проблемной области, последующего определения дифференциального диагноза и диагностической и терапевтической стратегии полезны сбор анамнеза и непосредственное обследование, особенно описание характера дыхания. В этой статье мы рассмотрим различные отделы дыхательных путей, вовлеченные в развитие одышки у собак, и обсудим дифференциальный диагноз, экстренную диагностику и методы лечения для каждого из них.
Учитывая, что пациенты с одышкой часто находятся в критическом состоянии, вначале важно наряду с разработкой индивидуального плана лечения надлежащим образом стабилизировать состояние пациента. В целом при дыхательной недостаточности у животных следует помнить два ключевых принципа: подавать кислород и минимизировать стресс.
Краткосрочная подача кислорода не вредна; его можно вводить через маску или в виде базового потока во время обследования, а затем перейти на назальную канюлю, если животное переносит ее, или, если это предпочтительнее, кислородный бокс.
Кислородные боксы обеспечивают тихую обстановку с низким уровнем стресса и относительно высокой долей кислорода во вдыхаемом воздухе (40–80%); однако при повышенном риске развития обструкции верхних дыхательных путей (как обсуждается ниже) пациента следует держать в клетке, позволяющей находящимся рядом людям слышать любые изменения дыхательных шумов (т. е. усиление обструкции).
При тяжелой обструкции дыхательных путей, а также если животное утомляется или не может дышать самостоятельно, следует провести интубацию. Общее правило заключается в том, что если врач задумывается о необходимости интубации, ее следует выполнить; она обеспечивает подачу 100% кислорода, а также позволяет компенсировать обструкцию верхних дыхательных путей и уменьшить нагрузку на дыхательную систему. Иногда интубировать через рот сложно или невозможно; другие методы описаны ниже.
Минимизация стресса часто означает минимизацию манипуляций с животным, при этом могут быть полезны седативные препараты. После краткого физикального осмотра следует обеспечить венозный доступ (если это возможно) и при необходимости ввести седативные препараты. Для седации обычно предпочтительнее буторфанол по сравнению с опиоидными полными агонистами мю-рецепторов, поскольку он меньше угнетает дыхание; однако при выраженных болях, например после травмы, лучше выбирать полные агонисты мю-рецепторов (например, фентанил из‑за его короткого действия), поскольку анальгезии от буторфанола (опиоида с мю-антагонистической и каппа-агонистической активностью) недостаточно.
Лучше вводить его внутривенно, чтобы ускорить достижение эффекта, но если установка внутривенного катетера может привести к декомпенсации состояния пациента, альтернативным вариантом остаются внутримышечные инъекции. После введения седативных средств пациента следует поместить в бокс с контролируемой температурой и влажностью, чтобы обеспечить дополнительную подачу кислорода и спокойную обстановку для минимизации стресса от госпитализации.
Полное непосредственное обследование иногда приходится проводить поэтапно, в зависимости от тяжести дыхательной недостаточности; некоторые манипуляции требуют контакта с животным и использования стетоскопа, но данные визуального осмотра, даже снаружи кислородного бокса, также полезны. Последовательность обследования:
1. Быстрый осмотр для выявления явных нарушений (например, признаков травмы или вздутия живота);
2. Характер дыхания (например, тахипноэ, патологическое усилие на вдохе или выдохе, хрипящее или шумное дыхание (стридор), признаки рестриктивной дыхательной недостаточности, ортопноэ, парадоксальное дыхание, чрезмерное носовое дыхание);
3. Аускультация легких (например, крепитация, свистящие хрипы, усиление или ослабление дыхательных шумов);
4. Аускультация сердца (например, шум, ритм галопа, нарушения ритма).
Получив эту информацию, врач может локализовать поражение и адаптировать планы диагностики и лечения согласно наиболее вероятному диагнозу; владелец получит более подробную информацию, и в итоге это позволит минимизировать заболеваемость и смертность животных. Из объективных методов оценки оксигенации обычно первой проводят пульсоксиметрию, учитывая ее неинвазивный характер.
Это полезный метод оценки тяжести заболевания и отслеживания улучшения/декомпенсации в динамике; однако у некоторых животных он вызывает стресс, и результат измерения следует соотносить с клинической картиной, поскольку состояние животного, которое с трудом дышит, но насыщение крови кислородом у него нормальное, все равно считают критическим.
Такое животное расценивают как имеющее дыхательную недостаточность, пока не будет доказано обратное. Измерение газов в артериальной крови, которое позволяет рассчитать градиент А–а (альвеолярно-артериальный), — более надежный, но и технически более сложный метод, который к тому же может вызвать у животного чрезмерный стресс. Если возможно, проводят оценку газов венозной крови, которая может дать ценную информацию о кислотно-щелочном состоянии и перфузионном статусе (например, уровне лактата), а также выявить гиперкапнию — важный симптом недостаточной вентиляционной способности системы дыхания.
Локализовать причину дыхательной недостаточности можно несколькими способами; мы используем восемь категорий потенциальной локализации поражения: верхние дыхательные пути, нижние дыхательные пути, легочная паренхима, сосуды, плевральная полость, грудная стенка, вздутие живота и «клинические маски» (Таблица 1).
Физиологически верхние дыхательные пути проходят от носа и ротовой полости до трахеи на уровне апертуры грудной клетки. Если поражен этот отдел дыхательных путей, при обследовании обычно выявляют одышку на вдохе (хотя у некоторых животных также наблюдается дыхательное усилие при выдохе).
У животных также могут присутствовать хрипящее или стридорозное дыхание, кашель со рвотой, удушье или позывы к рвоте. Полезно оценить анамнез и клинические проявления; например, при возбуждении у бульдога, излишней активности у пожилого лабрадора в первый теплый весенний день или одышке у молодого питбультерьера после игры с палкой первыми в дифференциальной диагностике станут заболевание дыхательных путей у собак брахицефальных пород, паралич гортани или инородное тело во рту соответственно.
Другие дифференциальные диагнозы включают обструкцию на любом уровне дыхательных путей (при объемных образованиях, инородном теле, или абсцессе), коллапс трахеи, коллапс гортани, коллапс/стеноз носоглотки, травму, коагулопатию, отек/отечность при отравлении ядом или тепловом ударе.
Пациенты, как правило, испытывают сильный стресс, потому что им трудно дышать, поэтому рекомендуется назначить седативные препараты буторфанол и/или ацепромазин.
Если расслабление чрезмерное и животное не может дышать или если по мере снижения мышечного тонуса усиливается спазм верхних дыхательных путей, после седации за животным требуется тщательно наблюдать. При подозрении на обструкцию верхних дыхательных путей рекомендуется подготовиться к предстоящей интубации.
При обструкции дыхательных путей собаки дыхательные шумы могут измениться или внезапно исчезнуть, несмотря на значительно возросшее дыхательное усилие; на этом этапе потребуется интубация, провести которую при некоторых причинах обструкции (например, объемном образовании, воспалении и т. д.) может оказаться сложно.
Рекомендуется интубация через рот с помощью эндотрахеальной трубки меньшего размера, но если дыхательные пути повреждены, для подачи кислорода можно использовать красный резиновый катетер или устройство для воздухообмена в дыхательных путях (Рисунок 1).
Некоторые функциональные заболевания, такие как паралич гортани, легко диагностировать при обследовании дыхательных путей при интубации, поэтому в рамках оказания неотложной помощи следует оценить состояние верхних дыхательных путей (тканей гортани, мягкого нёба, ротоглотки), но не задерживая интубацию и подачу кислорода.
Если интубацию с помощью чего-то более крупного, чем катетер или устройство воздухообмена в дыхательных путях, провести не удается, может потребоваться срочная временная трахеостомия (в идеале после установки трубки меньшего размера, чтобы обеспечить во время процедуры хотя бы некоторую степень оксигенации). Если транстрахеальные (в идеале канюлированные) трубки недоступны, трахеостомию можно выполнить с помощью эндотрахеальной трубки, методика ее проведения описана в литературе (1).
У некоторых таких пациентов температура тела может быть повышена исходно (например, при тепловом ударе) или повыситься уже в клинике, если у них продолжается мышечная активность и нет возможности отводить тепло с дыханием. В этом случае может потребоваться охлаждение (смачивание шерсти прохладной водой, обдув вентилятором, перевод в прохладное место и т. д.), чтобы снизить температуру тела до 39,4 °C; однако агрессивно охлаждать пациента ниже этого значения не рекомендуется, так как может развиться рикошетная гипотермия.
У многих таких собак травмирование тканей при дыхании на фоне обструкции приводит к развитию воспаления дыхательных путей; можно рассмотреть назначение стероидов в противовоспалительной дозе (например, дексаметазона натрия фосфат в дозе 0,1 мг/кг внутривенно однократно). У некоторых животных также развивается постобструктивный отек легких; для выявления этого осложнения могут быть полезны тщательный мониторинг уровня оксигенации, аускультация и/или рентгенография органов грудной клетки. После стабилизации состояния проводят диагностический поиск причины обструкции верхних дыхательных путей.
Исследование дыхательных путей в условиях седации показано для выявления аномалий ротоглотки и гортани, таких как заболевание дыхательных путей у собак брахицефальных пород, паралич или коллапс гортани, объемных образований или инородных тел. Для выявления коллапса трахеи или объемного поражения целесообразно провести рентгенографию органов шеи и грудной клетки с последующей рентгеноскопией.
Если причину непроходимости не удается легко определить с помощью менее инвазивных методов, может потребоваться проведение компьютерной томографии и визуализации (например, трахеоскопии, назофарингоскопии).
К нижним дыхательным путям относятся остальные проводящие дыхательные пути от входа в грудную полость до альвеол. При заболеваниях нижних дыхательных путей просветы бронхов часто сужены, при вдохе открываются, но во время выдоха закрываются, что вызывает экспираторную одышку, иногда с форсированным окончанием выдоха (expiratory push).
При аускультации могут быть слышны свистящие хрипы на выдохе. У собак чаще всего развивается бронхомаляция на терминальной стадии бронхита, но возможны также травма, инфекция легочной нематодой, вдыхание дыма или токсичных веществ, а также обструкция (например, при стриктуре или инородном теле).
Этим пациентам могут быть полезны ингаляции кислорода и бронходилататоры, такие как тербуталин; однако у собак с подозрением на серьезные заболевания сердца следует соблюдать осторожность, так как тербуталин может увеличить частоту сердечных сокращений. После стабилизации рекомендуется провести рентгенографию органов грудной клетки для выявления картины бронхиального или бронхоинтерстициального поражения (Рисунок 2), хотя диагностическая чувствительность рентгенографии при заболеваниях бронхов у собак относительно низкая (2).
В таких случаях следует рассмотреть дальнейшее диагностическое обследование, такое как эндотрахеальный или транстрахеальный лаваж с цитологическим исследованием смывов. Можно провести рентгеноскопию, бронхоскопию или компьютерную томографию для выявления динамического коллапса трахеи и/или главного бронха (если их не выявили при рентгенографии), объемных или узелковых образований в трахее, бронхоэктазов или избыточной выработки слизи.
Результаты этих исследований при заболеваниях нижних дыхательных путей могут соответствовать друг другу относительно слабо, поэтому в идеале их применяют в комбинации (3, 4). Наконец, для диагностики инфекции легочной нематодой можно использовать фекальный тест Берманна, хотя часто предпочитают эмпирически назначить лечение фенбендазолом. При подозрении на бронхит может быть рекомендовано снизить дозу кортикостероидов; некоторые специалисты на длительный прием предпочитают назначать флутиказон ингаляционно, чтобы уменьшить системное всасывание и побочные эффекты.
К паренхиматозным заболеваниям легких относят поражения интерстиция. При обследовании обычно выявляют хрипы или увеличение громкости дыхательных шумов, хотя при тяжелых поражениях, вызывающих скопление жидкости и коллапс части легких и, следовательно, снижающих поток воздуха, дыхательные шумы у собак могут быть ослаблены. Такие собаки могут дышать с усилием на вдохе и/или на выдохе и иметь типично рестриктивный характер дыхания с короткими неглубокими вдохами, в том числе с напряжением мышц брюшной стенки.
Круг дифференциальных диагнозов довольно широкий и включает пневмонию, отек легких, интерстициальное заболевание легких, опухоли (первичные и метастатические), травму (ушибы), острый респираторный дистресс-синдром (ОРДС). Пневмония может развиваться при инфекциях (бактериальных, вирусных или паразитарных) или аспирации. Отек легких может быть кардиогенного или некардиогенного происхождения.
Интерстициальные заболевания легких включают идиопатический легочный фиброз, дирофиляриоз сердца и (в редких случаях) эозинофильную бронхопневмопатию. Выявив более специфические клинические признаки, легче будет определить основную причину заболевания; например, шумы или аритмии у собак могут наблюдаться при кардиогенном отеке легких, кашель, слизисто-гнойные выделения из носа и иногда лихорадка — при пневмонии, а кашель с кровью (гемоптизис) — при кровотечении/ушибах. ОРДС у собак обычно подозревают при развитии дыхательной недостаточности в течение 3–7 дней после воздействия триггера или фактора риска (например, сепсиса, пневмонии, хирургического вмешательства), если при визуализации выявляют признаки отека, не обусловленного перегрузкой жидкостью или нарушением функции сердца.
Таких пациентов направляют в специализированную клинику для обследования и агрессивной поддерживающей терапии. Клинические проявления также могут помочь в уточнении дифференциальных диагнозов (например, у вест-хайленд-уайт-терьеров — идиопатического легочного фиброза, у хаски — эозинофильной бронхопневмопатии).
Учитывая широкий круг дифференциальных диагнозов, для определения окончательных рекомендаций по лечению обычно требуется точная диагностика; однако до достаточной стабилизации состояния животного, позволяющей безопасно проводить обследование, лечение можно начать эмпирически, поскольку только самой по себе терапии кислородом для улучшения респираторного статуса может оказаться недостаточно.
Например, у собак мелких пород при локализованном поражении легких, громком шуме над сердцем и тахикардии может быть выше вероятность застойной сердечной недостаточности, поэтому можно эмпирически назначить фуросемид.
Если доступно ультразвуковое исследование, желательно измерить диаметры левого предсердия и корня аорты, чтобы рассчитать соотношение и таким образом оценить размер этой камеры сердца; если значение больше 1,6, выше вероятность увеличения левого предсердия из‑за возможного заболевания сердца (Рисунок 3) (5). При одышке, повышенной температуре и слизисто-гнойных выделениях из носа выше вероятность пневмонии, и следует эмпирически начать прием антибиотиков.
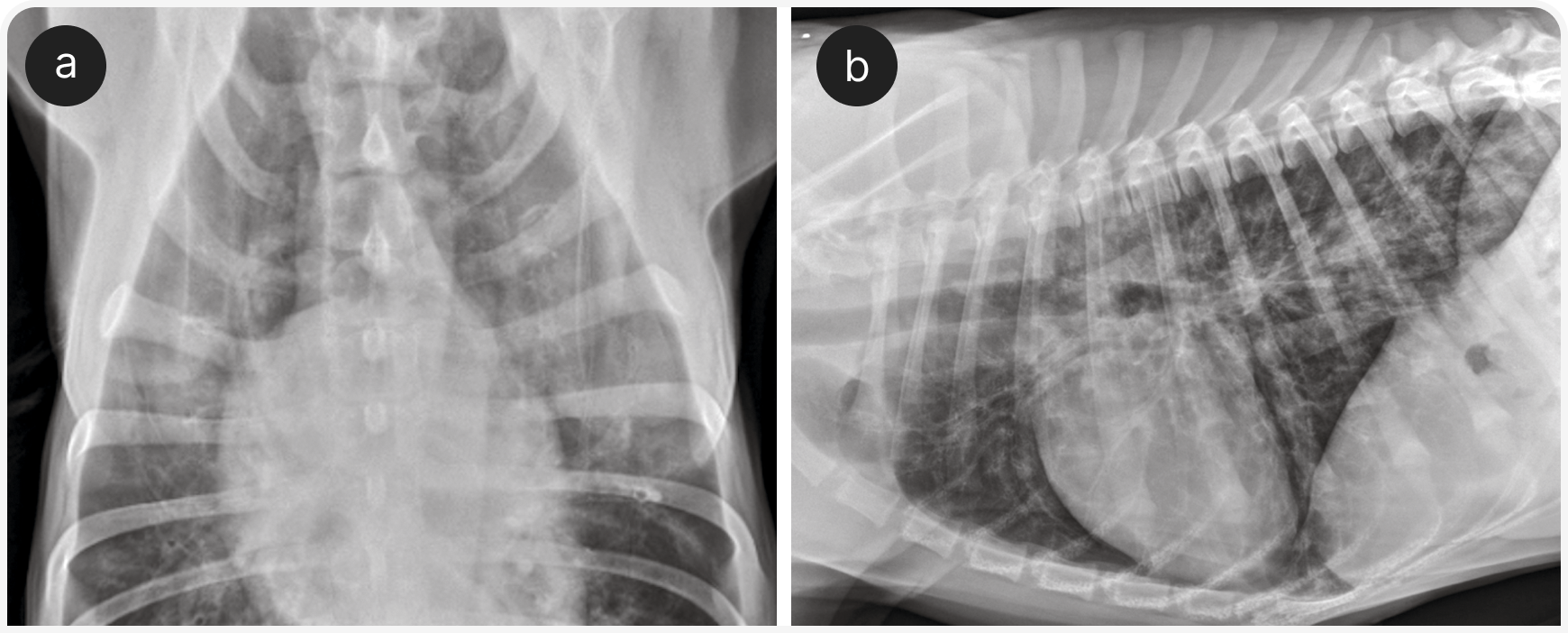
Рентгенография органов грудной клетки — основной метод диагностики у собак с заболеваниями легочной паренхимы (Рисунок 4), так же используется «прикроватное» УЗИ (POCUS), если это возможно, и эхокардиографией, если в списке дифференциальной диагностики высока вероятность заболевания сердца (Рисунок 5). В ожидании первоначального диагностического обследования можно рекомендовать компьютерную томографию органов грудной клетки и эндотрахеальный лаваж. По их результатам решают, следует ли ограничить лечение ингаляцией кислорода или нужно добавить антибиотики, диуретики, стероиды, бронходилататоры.
Некоторые практикующие ветеринарные врачи считают поражение сосудов (т. е. легочную тромбоэмболию) подкатегорией заболеваний легких; однако, поскольку паренхима легких при этом не поражается, мы выделяем его в отдельную категорию. Тромбоэмболию легочной артерии (ТЭЛА) диагностировать сложно, поскольку для выявления причины синдрома гиперкоагуляции требуется полное обследование, а если причина не выявлена и не скорригирована, сохраняется риск повторных эмболий.
Гиперкоагуляцию, которая может привести к ТЭЛА, вызывают многие заболевания: нефропатии или энтеропатии с потерей белка, гиперадренокортицизм, иммуноопосредованная гемолитическая анемия, опухоли, сепсис, травма. Данные обследования могут различаться, но обычно при обследовании выявляют остро начавшееся тахипноэ, повышенное дыхательное усилие, иногда кашель, обморок, нарушения сознания. Данные аускультации могут быть нормальными или проявляться повышением громкости легочных дыхательных шумов, влажными или свистящими хрипами. При сопутствующем плевральном выпоте легочные шумы могут быть приглушены.
Как и при других обсуждаемых здесь состояниях, в рамках начальной поддерживающей терапии, пока проводится диагностика, подают кислород и устанавливают внутривенный катетер. Рентгенография органов грудной клетки позволяет выявить ряд изменений, включая расширение главной легочной артерии, интерстициальные или альвеолярные инфильтраты, участки повышения прозрачности паренхимы на периферии легких вследствие гиповолемии («знак Вестермарка»), кардиомегалию, плевральный выпот или отсутствие нарушений. ТЭЛА включают в дифференциальный диагноз при тахипноэ и объективной одышке на фоне нормальных данных рентгенографии органов грудной клетки, особенно если присутствуют сопутствующие факторы риска.
Следует провести развернутый общий и биохимический анализы крови для установления причин ТЭЛА; выявляют тромбоцитопению и/или шистоциты. Получают развернутую коагулограмму (особенно важны D-димеры), но нормальные уровни D-димеров не исключают ТЭЛА, а повышенные уровни D-димеров для нее неспецифичны (6, 7). По клиническим показаниям проводят УЗИ брюшной полости для исключения опухоли или септических очагов. При эхокардиографии иногда выявляют тромбы или структурные и функциональные изменения в сердце, связанные с тромбоэмболией (например, при легочной гипертензии) (8).
Для выявления эмболов можно провести компьютерную томографию с ангиографией, но для этого может потребоваться общая анестезия; кроме того, отрицательный результат сканирования не исключает диагноза «тромбоэмболия». В конечном счете лечить следует причину заболевания, и при высокой степени подозрения на ТЭЛА показаны антикоагулянты, например гепарин. Также можно рассмотреть проведение тромболитической терапии, но предварительно необходимо взвесить ее преимущества в сравнении с риском вызвать кровотечение.
При заболеваниях плевральной полости между легкими и стенкой грудной клетки накапливается субстанция (содержимое), сдавливающая легкие и не позволяющая им раздуваться при вдохе. Этой субстанцией может быть жидкость (плевральный выпот), воздух (пневмоторакс) или ткань объемного образования (опухоль или диафрагмальная грыжа). Как правило, дыхание у таких животных затруднено, вдохи короткие и неглубокие, вдох происходит с усилием и вовлечением мышц брюшной стенки, дыхательные шумы ослаблены (в вентральной области при скоплении жидкости, в дорсальной при скоплении воздуха).
Также возможно парадоксальное дыхание, когда диафрагма во время вдоха движется каудально, при этом живот приподнимается, а грудная клетка опускается. В этих случаях при POCUS подтверждают выпот или пневмоторакс (т. е. отсутствия признака скольжения — glide sign), но диагноз также можно подтвердить с помощью рентгенографии органов грудной клетки. Если данные обследования свидетельствуют о поражении в плевральной полости, ультразвуковое исследование недоступно, а пациент слишком нестабилен для проведения рентгенографии, для облегчения состояния пациента рекомендуется провести лечебный торакоцентез.
Если получают выпот, следует провести его анализ и рассмотреть возможность посева / исследования на чувствительность к антибиотикам, поскольку дифференциальный диагноз широкий и включает новообразования, пиоторакс, хилоторакс, сердечную недостаточность, гемоторакс, перекрут доли легкого, диафрагмальную грыжу.
Для диагностики гемоторакса, транссудата в сравнении с экссудатом или септического выпота рекомендуется определить гематокрит, общее содержание растворенных веществ в плазме крови, содержание глюкозы, лактата, а также провести экспресс-цитологическое исследование выпота. После торакоцентеза показана рентгенография органов грудной клетки для выявления легочной буллы, объемного образования в легких, кардиомегалии или другой причины (Рисунки 6 и 7).
В ожидании результатов первоначального обследования также может быть показана компьютерная томография. Если пациенту требуется несколько торакоцентезов, безусловно, следует рассмотреть возможность установить торакостомическую трубку до проведения дальнейшей диагностики и/или до окончательного лечения (например, операции по поводу спонтанного пневмоторакса вследствие буллы).
Заболевания грудной стенки относятся к патологиям связанных с ней костей скелета, мышц и нервов. У животных при этих заболеваниях обычно наблюдается гиповентиляция с уменьшением экскурсии грудной стенки и иногда с увеличением движения брюшной стенки на вдохе.
В дифференциальный диагноз чаще всего включают травму и заболевания нервно-мышечной этиологии. При травме диагноз часто устанавливают уже из анамнеза или при внешнем осмотре. Помимо наружных ран, возможна патологическая подвижность сегмента грудной клетки: если каждое из двух или более смежных ребер сломано по меньшей мере в двух местах, дорсально и вентрально, часть грудной стенки становится нестабильной и, следовательно, во время спонтанного вдоха cмещается внутрь.
В этих случаях следует дать обезболивающие препараты (в идеале опиоиды, например фентанил или метадон, в полной дозе), закрыть раны герметичной повязкой и уложить собаку в положение лежа на боку, прижав подвижный сегмент грудной клетки к столу, чтобы стабилизировать грудную стенку и улучшить вентиляцию менее поврежденной стороны грудной клетки.
В этих случаях также возможно поражение легких и/или плевральной полости (например, ушибы легких или пневмоторакс), поэтому аускультативная картина изменчива; для выявления некоторых из этих изменений (например, плеврального выпота, отека легких или отсутствия признака скольжения) может быть полезен POCUS. Если проникающее поражение грудной стенки не очевидно сразу, для выявления его симптомов целесообразно провести рентгенографию органов грудной клетки, поскольку его требуется лечить хирургически (Рисунок 8).
Хирург должен осмотреть все наружные раны и, независимо от результатов визуализации, подготовиться к исследованию грудной полости. Это связано с тем, что по наружной ране часто не удается полностью оценить всю степень повреждения.
Неврологические причины подразделяют на центральные: внутричерепные (например, опухоль, инфекция, воспаление, заболевания сосудов), шейно-спинномозговые (например, грыжа межпозвоночного диска, опухоль, инфекция, воспаление, заболевания сосудов), аномалии диафрагмального нерва, и периферические: миастения, ботулизм, паралич, вызываемый укусом клеща, полирадикулоневрит, столбняк.
Эти причины дифференцируют по результатам неврологического обследования и обследования опорно-двигательного аппарата; при внутричерепных поражениях часто нарушается сознание; при заболеваниях шейного отдела позвоночника сознание может быть нормальным, но развивается тетраплегия; при периферических причинах может иметься вялый или ригидный паралич (stiff paralysis), в зависимости от причины.
При этом мышцы грудной стенки и диафрагма могут работать неэффективно, поэтому могут наблюдаться очень неглубокие вдохи на фоне дыхания через открытый рот (как у вытащенной из воды рыбы). В этих случаях могут потребоваться интубация и ручная или механическая вентиляция легких. В менее тяжелых случаях может быть полезно определить газы венозной крови для выявления гиперкарбии, при которой также показаны интубация и вспомогательная вентиляция легких.
По результатам диагностики и выявления причины гиповентиляции лечение корректируют. При подозрении на внутричерепное поражение или заболевание в шейном отделе позвоночника собаке может в итоге потребоваться МРТ, но при первоначальном обследовании проводят анализы крови (развернутый общий анализ крови, развернутый биохимический анализ крови) и рентгенографию органов грудной клетки (и шейного отдела позвоночника в случае шейной миелопатии).
При периферических поражениях целесообразны тщательное обследование на укусы клещей (а также профилактическое введение одной дозы местного противоклещевого препарата), тестирование на антитела к рецепторам ацетилхолина для диагностики миастении и/или оценка реакции на введение неостигмина, анализ сыворотки или фекалий на ботулинический токсин, а также электромиография после стабилизации состояния.
Заболевания, вызывающие вздутие живота, могут привести к нарушению дыхания, препятствуя каудальному движению диафрагмы и, следовательно, раздуванию легких на вдохе. Этиологией могут быть объемные образования, асцит, органомегалия, паретическое расширение желудка (+/- кишечная непроходимость), беременность.
При непосредственном обследовании обычно выявляют выраженное вздутие живота, в том числе с пальпируемым баллотированием жидкости или тимпаническим звуком при перкуссии, требующие провести визуализирующие исследования органов брюшной полости (рентгенографию, ультразвуковое или даже, по возможности, POCUS). Подача кислорода не повредит этим пациентам, но в конечном счете потребуется лечение заболевания в брюшной полости, чтобы уменьшить давление на диафрагму.
Одышку могут имитировать ряд других патологических процессов — гипертермия, беспокойство/тревожность, возбуждение, боль, метаболический ацидоз (например, дыхание Куссмауля при тяжелой ацидемии), анемия, шок, гипогликемия, воздействие лекарств (стимуляторов, опиоидов, кортикостероидов).
Истинную дыхательную недостаточность исключают по данным анамнеза, непосредственного обследования и других методов диагностики, например пульсоксиметрии (нормальный результат), анализов крови (например, анализа газов артериальной крови для подтверждения нормальной оксигенации или анализа газов венозной крови для оценки кислотно-щелочного статуса, гематокрита (PCV), анионной разницы и т. д.), а также рентгенографии органов грудной клетки.
Также может быть полезна проба с введением обезболивающего или анксиолитика, но в итоге устранить выявленные при обследовании нарушения дыхания можно только после лечения их причины.
Лечение собак с дыхательной недостаточностью — трудная задача: они очень слабы, поэтому врачу необходимо достигать эффекта при минимальном количестве манипуляций, чтобы избежать декомпенсации. Первоначально стабилизируют состояние пациента, подавая кислород и, возможно, назначая седативные препараты, по возможности обеспечивают внутривенный доступ; рекомендуется провести анализ газов крови.
Обследование должно быть быстрым, основное внимание уделяют данным аускультации и оценке характера дыхания — это поможет локализовать поражение. После локализации поражения проводят систематическую диагностику соответствующими методами для выявления и лечения причины заболевания, хотя иногда, если животное слишком нестабильно для дополнительного диагностического обследования, ограничиваются сбором анамнеза и непосредственным обследованием и назначают эмпирическую терапию. Первоначальный подход
Верхние дыхательные пути


Нижние дыхательные пути
Паренхима легких
.png)
.png)
.png)
Сосуды
Плевральная полость

.png)
.png)
Грудная стенка
.png)
Вздутие живота
«Клинические маски»
Заключение
«Мой подход к решению проблемы. Дыхательная недостаточность у собак. »!
баллы


были начислены ранее


телефона ниже для сброса пароля.


на номер
+7 {{ formatted_phone }}

Вы успешно прошли тест!
зарегистрироваться/авторизоваться
способ авторизации/регистрации.
{{ countries[country][1] }}
{{ value[0] }}
{{ formatted_phone }}.
Введите последние четыре цифры номера входящего звонка.

весь модуль
всех видеоуроков модуля














 57
57  10 мин
10 мин






