Общий анализ крови во многих случаях выявляет у больных кошек анемию или повышенную вязкость крови, а также лейкоцитоз или лейкопению. В биохимическом профиле часто выявляют гипоальбуминемию, которая может в том числе иметь отрицательное прогностическое значение. Возможна гипокальциемия (вследствие гидролиза брыжеечного жира), которая подлежит лечению. При рентгенографии иногда выявляют выпот в двух полостях (плевральной и брюшной).
Как отмечено выше, при панкреатите у кошек часто развивается гипоальбуминемия, которая сама по себе может приводить к образованию выпота. Часто для диагностики панкреатита используют ультразвуковое исследование, но его чувствительность составляет 10-70%. Такая вариабельность зависит от опыта специалиста и от тяжести клинических проявлений. При остром панкреатите чувствительность ультразвукового исследования значительно выше, чем при хроническом. Типичными проявлениями при ультразвуковом исследовании служат гипер- или гипоэхогенность ткани поджелудочной железы, скопление свободной жидкости вокруг поджелудочной железы, гиперэхогенность брыжеечной жировой ткани.
В лабораторной диагностике наиболее чувствительными и специфичными тестами в настоящее время считают определение панкреатической липазы кошек (fPLI) или анализ липазы методом DGGR, при этом золотым стандартом диагностики панкреатита является гистологическая идентификация. Поскольку неизвестно, насколько гистологический диагноз панкреатита соответствует клиническому, результаты этих исследований следует тщательно интерпретировать в свете других клинических данных. Панкреатит у кошек всегда является клиническим диагнозом и никогда не устанавливается на основании одного исследования, а только на основании совокупности клинических проявлений, данных лабораторной диагностики и ультразвукового исследования.
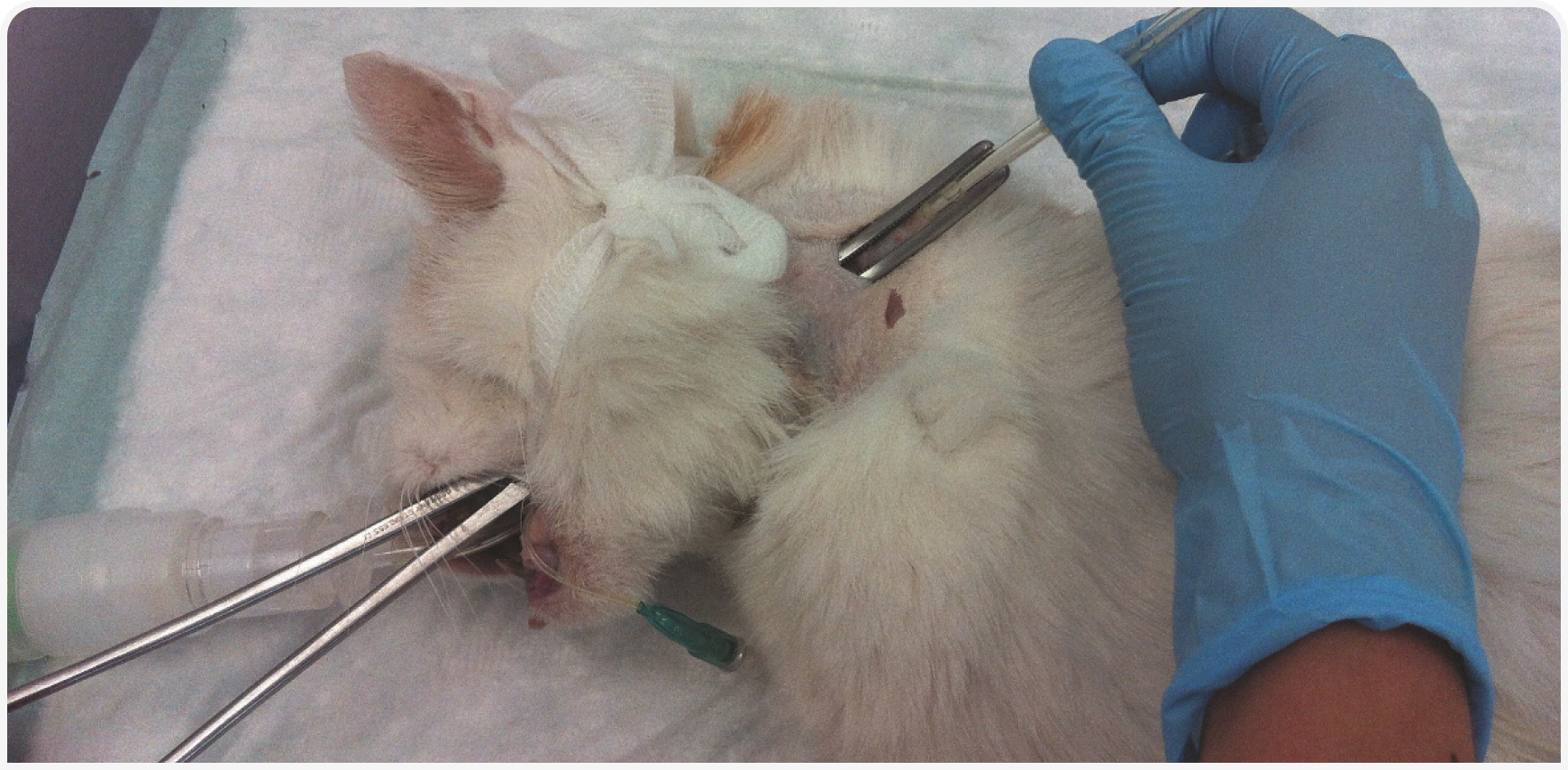
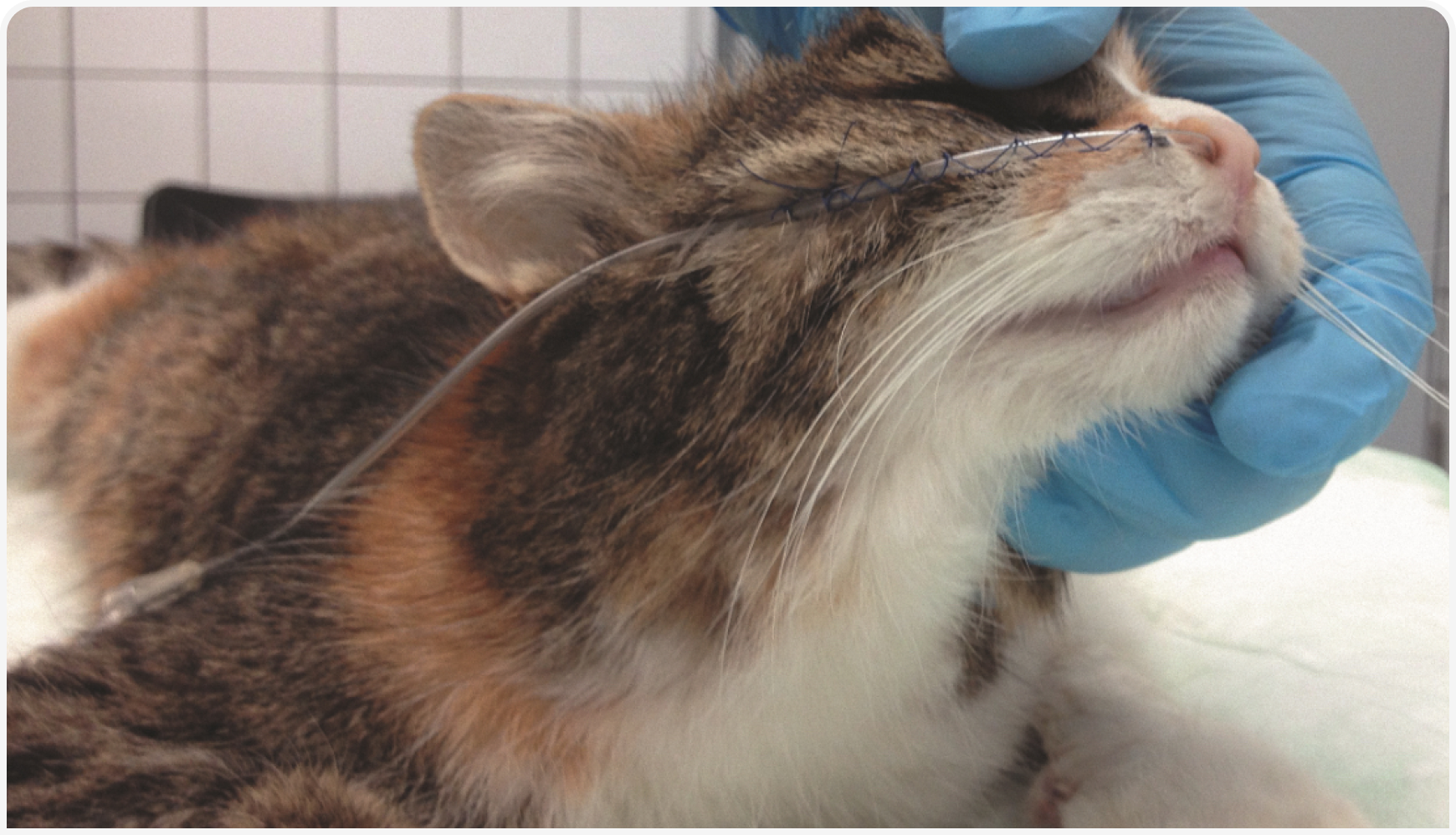
В недавнем крупном ретроспективном исследовании у 157 кошек с панкреатитом, проявляющимся гипогликемией и азотемией, плевральный выпот и стойкая анорексия во время госпитализации чаще всего сопутствовали неблагоприятному исходу (3). Это указывает на важность дополнительного питания, которое лучше всего вводить через назоэзофагеальный или эзофагеальный зонд (Рисунок 1). Кроме того, менее благоприятный исход был связан с отказом от антибиотикотерапии. Это важная находка, которая согласуется с недавними публикациями о наличии бактериальных инфекций у кошек при панкреатите. Предполагается, что бактериальная инфекция печени и поджелудочной железы обусловлена восходящим инфицированием из верхних отделов тонкого кишечника через желчные и поджелудочные протоки. Чаще всего в таких случаях обнаруживают бактериальную ДНК рода E. coli (4). Поэтому при тяжелом остром панкреатите целесообразно предполагать наличие бактериальной инфекции кишечными возбудителями и эмпирически лечить ее антибиотиками.




 3109
3109  5 мин
5 мин